Хламідіоз
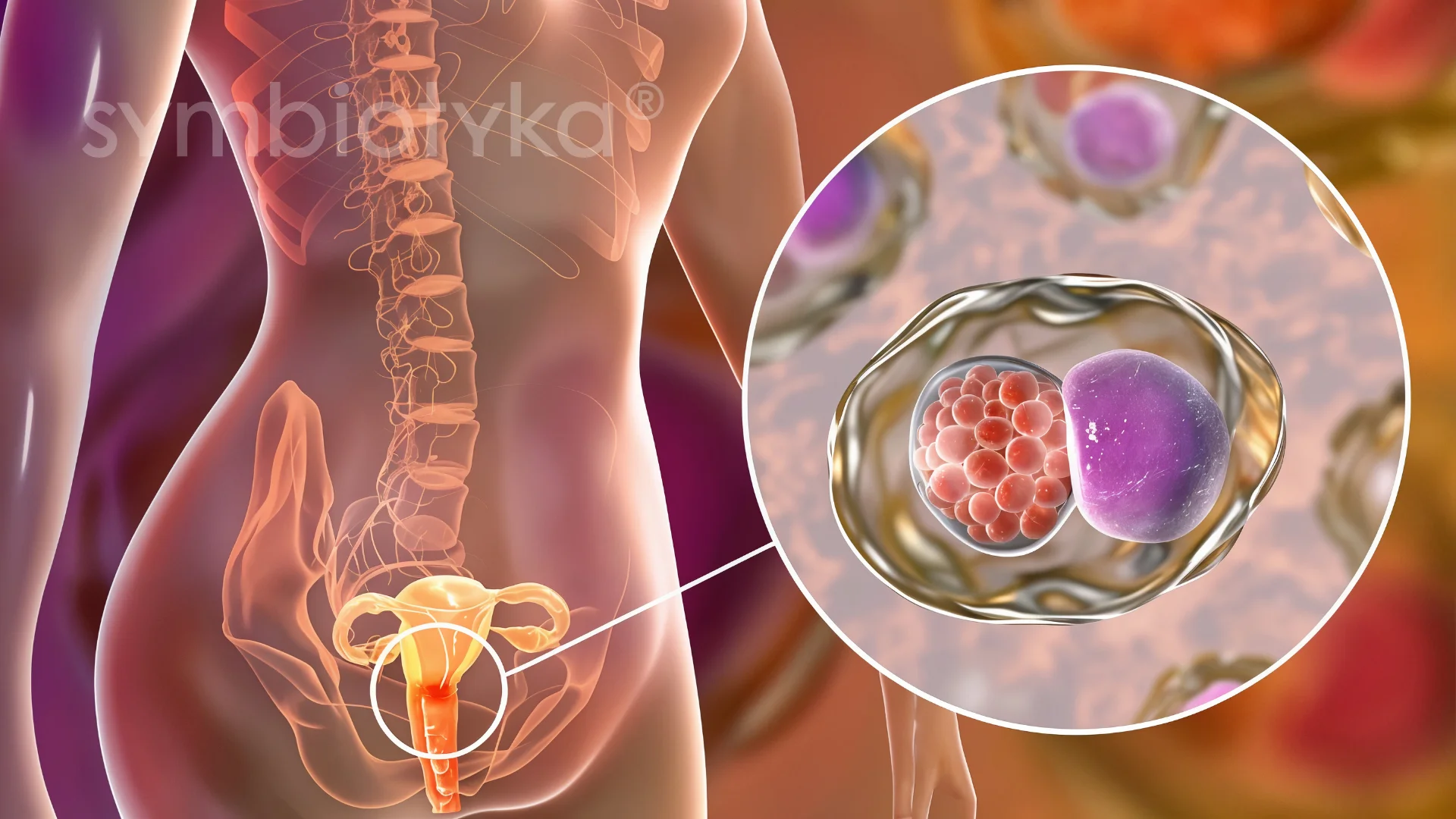
Що таке хламідіоз?
Хламідіоз — це одне з найпоширеніших захворювань, що передається статевим шляхом (ЗПСШ), яке викликається бактерією Chlamydia trachomatis. Інфекція часто протікає безсимптомно, але може призводити до серйозних ускладнень, особливо у жінок.
Chlamydia trachomatis уражає сечостатеву систему, пряму кишку, кон’юнктиву очей і, рідше, горло. Без своєчасного лікування хламідіоз може стати причиною безпліддя, хронічного тазового болю, позаматкової вагітності та ускладнень під час пологів.
Хламідіоз є одним із найпоширеніших ЗПСШ у світі. За даними ВООЗ, щорічно реєструється понад 130 мільйонів нових випадків. У багатьох країнах, зокрема в Україні, хламідіоз стабільно входить до трійки найчастіших інфекцій, що передаються статевим шляхом.
Особливу небезпеку становить те, що близько 70–80% жінок і 50% чоловіків не мають виражених симптомів, тому не звертаються до лікаря й можуть тривалий час залишатися джерелом інфекції.
У такій ситуації своєчасне гінекологічне обстеження у Львові дозволяє виявити інфекцію навіть за відсутності симптомів і запобігти ускладненням.
До груп ризику належать:
- особи з кількома статевими партнерами;
- молодь віком до 25 років;
- жінки з анамнезом інших ЗПСШ або запальних захворювань органів малого таза.
Основна загроза хламідіозу — його прихований перебіг. Людина може не здогадуватися про інфекцію роками, але хвороба вже запускає запальні процеси, що порушують функціонування репродуктивної системи.
Причини розвитку хламідіозу
Хламідіоз виникає внаслідок інфікування бактерією Chlamydia trachomatis, яка передається переважно статевим шляхом. Бактерія має унікальні властивості — вона здатна проникати всередину клітин слизової оболонки й тривалий час залишатися непоміченою імунною системою. Через це хвороба часто має безсимптомний перебіг, ускладнюючи своєчасне виявлення.
Основні шляхи інфікування
Найчастіше зараження відбувається через:
- Вагінальний, анальний або оральний секс без використання бар’єрної контрацепції (презервативів);
- Контакт зі слизовими оболонками або виділеннями інфікованого партнера;
- Передачу від матері до дитини під час пологів — у новонароджених може розвинутись хламідійний кон’юнктивіт або пневмонія;
- Використання спільних секс-іграшок, якщо їх не дезінфікують після кожного використання;
- Повторне зараження, якщо один із партнерів залишився невилікуваним — лікування має проходити одночасно обома.
Фактори ризику
До розвитку хламідіозу можуть призводити поведінкові та фізіологічні чинники. Найпоширенішими факторами ризику є:
- Велика кількість статевих партнерів або часто змінювані партнери;
- Відсутність використання презервативів;
- Ранній початок статевого життя, що пов’язано з незрілою імунною системою слизових;
- Наявність інших інфекцій, що передаються статевим шляхом (гонорея, ВПЛ, герпес, трихомоніаз);
- Зниження імунітету — як загального, так і місцевого;
- Недостатнє лікування або самолікування при попередньому епізоді хламідіозу;
- Молодий вік: підлітки та молоді дорослі (15–25 років) мають підвищений ризик через біологічні та соціальні фактори.
У більшості випадків хламідіоз — це наслідок незахищених контактів, але ймовірність зараження зростає в умовах низької обізнаності, нехтування профілактикою та відсутності регулярних обстежень.
Симптоми хламідіозу
Хламідіоз часто називають «тихою інфекцією», адже у значної частини інфікованих (особливо жінок) симптоми або зовсім відсутні, або проявляються настільки слабо, що залишаються без уваги. Водночас бактерія продовжує поширюватися в організмі, уражаючи слизові оболонки та спричиняючи хронічне запалення.
Прояви у жінок
У жінок хламідійна інфекція найчастіше вражає шийку матки, уретру, матку, маткові труби та яєчники. Серед можливих симптомів:
- аномальні виділення з піхви (жовтуваті, слизово-гнійні);
- біль або печіння під час сечовипускання;
- дискомфорт або біль під час статевого акту;
- біль у нижній частині живота або попереку;
- міжменструальні кровотечі;
- загальне відчуття втоми, підвищена температура (у разі висхідної інфекції).
Без лікування інфекція може підніматися вгору сечостатевим трактом і спричинити запальні захворювання органів малого таза (ЗЗОМТ), що призводить до утворення спайок, безпліддя та позаматкової вагітності.
Ознаки у чоловіків
У чоловіків хламідіоз зазвичай уражає сечовипускальний канал. Симптоми можуть бути такими:
- слизово-гнійні або водянисті виділення з уретри;
- печіння або біль під час сечовипускання;
- біль у ділянці промежини або попереку.
Якщо хламідії проникають у пряму кишку (під час анального контакту), можуть виникати симптоми проктиту: виділення, свербіж, біль або кровотечі з анального отвору.
Безсимптомний перебіг і його ризики
Близько 70–80% інфікованих жінок і до 50% чоловіків не мають помітних симптомів, особливо на ранніх стадіях. Такий перебіг інфекції є особливо небезпечним, оскільки:
- людина продовжує передавати інфекцію статевим партнерам;
- хламідії поступово уражають внутрішні органи (маткові труби, придатки яєчка), спричиняючи хронічні зміни;
- відсутність лікування призводить до ускладнень, які можуть з’явитися лише через кілька місяців або років.
Саме тому важливо не чекати появи симптомів, а проходити регулярні обстеження у разі ризикованих статевих контактів або підозри на інфекцію.
Консультація гінеколога у Львові
Лікарі гінекологи проводять комплексний огляд, що включає детальне опитування, дбайливе фізикальне обстеження та, за потреби, відеокольпоскопію чи УЗД під час візиту.
Ми використовуємо одноразові стерильні набори преміум-якості, гарантуючи вашу безпеку та комфорт під чат візиту.
.webp)
Лікарі гінекологи проводять комплексний огляд, що включає детальне опитування, дбайливе фізикальне обстеження та, за потреби, відеокольпоскопію чи УЗД під час візиту.
Ми використовуємо одноразові стерильні набори преміум-якості, гарантуючи вашу безпеку та комфорт під чат візиту.
Як діагностують хламідіоз
Діагностика хламідіозу базується на поєднанні клінічних симптомів, анамнезу та лабораторних методів виявлення збудника. Через часту відсутність симптомів важливо не покладатися лише на самопочуття — точний діагноз можна встановити лише після спеціалізованих аналізів.
Коли слід звернутися до лікаря
Звернутися до лікаря потрібно у таких випадках:
- наявність симптомів: виділення, біль, печіння, дискомфорт у статевій сфері;
- незахищений статевий контакт із новим або маловідомим партнером;
- виявлення хламідіозу у статевого партнера;
- планування вагітності або її перебіг;
- безпліддя або часті запальні захворювання органів малого таза;
- народження дитини з ознаками кон’юнктивіту, пневмонії — для виключення передачі інфекції від матері.
Чим раніше буде встановлений діагноз, тим ефективнішим і коротшим буде лікування.
Аналізи на хламідії: ПЛР, ІФА, бакпосів
Найбільш інформативними є такі методи лабораторної діагностики:
- ПЛР (полімеразна ланцюгова реакція) — золотий стандарт виявлення Chlamydia trachomatis. Метод дозволяє знайти навіть сліди ДНК бактерії у зразках сечі, зішкрябів із шийки матки або уретри. Має високу чутливість і специфічність.
- ІФА (імуноферментний аналіз) — виявляє антитіла IgM, IgA, IgG до хламідій у крові. Дає змогу оцінити стадію інфекції (гостра, хронічна, перенесена), однак не підходить для початкового підтвердження захворювання через можливі хибнопозитивні результати.
- Бактеріологічний посів (бакпосів) — менш поширений метод, який передбачає вирощування збудника на поживному середовищі. Застосовується переважно у складних або рецидивних випадках.
Для максимальної достовірності зазвичай рекомендується поєднання ПЛР і ІФА.
Комплексне обстеження статевої системи
Хламідіоз часто поєднується з іншими ЗПСШ, тому важливо провести повноцінне обстеження:
- у жінок: огляд у гінеколога, мазки на флору, кольпоскопія, УЗД органів малого таза;
- обом партнерам: тестування на гонорею, мікоплазму, уреаплазму, ВІЛ, сифіліс, гепатити B та C.
Комплексна діагностика дозволяє не лише виявити інфекцію, а й оцінити її вплив на репродуктивну систему, підібрати адекватне лікування та запобігти ускладненням.
Сучасні підходи до лікування хламідіозу
Ефективне лікування хламідіозу ґрунтується на застосуванні антибіотиків, що знищують Chlamydia trachomatis, а також підтримуючих засобів, які допомагають організму відновитися. Важливо, щоб лікування проходили обидва партнери одночасно, навіть якщо один із них не має симптомів. Інакше можливе повторне інфікування.
Лікування призначає лише лікар, враховуючи особливості перебігу хвороби, супутні патології, анамнез, результати аналізів.
Антибіотикотерапія
Антибіотики є основою лікування хламідіозу. Залежно від конкретної ситуації можуть призначатися:
- Азитроміцин — одноразовий прийом у високій дозі. Зручний і ефективний при безсимптомному або неускладненому перебігу.
- Доксициклін — застосовується курсом протягом 7–10 днів. Перевага — висока ефективність при хронічному або рецидивному хламідіозі.
- Інші варіанти — офлоксацин, левофлоксацин, еритроміцин — застосовуються при ускладненнях, непереносимості основних препаратів або в особливих випадках (наприклад, у вагітних — за суворими показаннями).
Протягом усього курсу лікування слід уникати статевих контактів, навіть із презервативом.
Імуномодулюючі та супутні препарати
Поряд із антибіотиками можуть призначатися додаткові засоби для підвищення ефективності лікування та захисту організму:
- Імуномодулятори — підвищують опірність організму до інфекції (наприклад, інтерферони або індуктори інтерферону);
- Пробіотики — нормалізують мікрофлору кишечника та піхви після антибіотикотерапії;
- Гепатопротектори — застосовуються при тривалому курсі або навантаженні на печінку;
- Протизапальні та антисептичні засоби — у вигляді свічок або місцевих аплікацій, якщо є супутнє подразнення чи запалення слизових;
- Вітаміни та мінерали — для загального зміцнення імунітету.
Комплексна терапія підвищує шанси на повне одужання та знижує ризик переходу інфекції в хронічну форму.
Контроль результатів лікування
Обов’язковим етапом є перевірка ефективності лікування. Це запобігає залишковому носійству інфекції та повторному зараженню партнера.
- Контрольні аналізи проводять через 3–4 тижні після завершення курсу лікування — зазвичай методом ПЛР.
- У разі хронічного перебігу або ускладнень може бути рекомендовано повторне тестування через 3 місяці.
- При повторному позитивному результаті — перегляд тактики лікування, можливо, зміна антибіотика.
Також важливо переконатися, що обидва партнери здали контрольні тести, перш ніж повертатися до статевого життя.
Центр гінекології
методи
підхід
.svg)
Відновлення після лікування
Після успішного курсу антибіотикотерапії важливо не лише переконатися у зникненні інфекції, а й допомогти організму повністю відновитися. Зокрема це стосується мікрофлори, психоемоційного стану та репродуктивного здоров’я. Комплексне відновлення підвищує якість життя та зменшує ризик рецидиву.
Відновлення мікрофлори
Антибіотики, хоча й ефективно знищують хламідії, можуть порушувати баланс корисної мікрофлори — як у піхві (у жінок), так і в кишечнику.
Рекомендовані заходи:
- Пробіотики та пребіотики: застосовуються у вигляді капсул або вагінальних свічок для відновлення мікрофлори;
- Збалансоване харчування: дієта з високим вмістом клітковини, ферментованих продуктів (кефір, йогурт, кисломолочні напої);
- Обмеження агресивних засобів гігієни: уникати щоденних ароматизованих прокладок, агресивного мило, спринцювань;
- Місцеві регенеруючі засоби (за показаннями лікаря) — для загоєння слизової.
Відновлення мікрофлори допомагає зменшити ризик бактеріального вагінозу, молочниці та повторного зараження.
Психоемоційна підтримка
Діагноз хламідіоз може викликати психологічний дискомфорт, тривогу, сором, навіть у разі успішного лікування. Нерідко у пацієнтів виникають:
- страх перед відновленням інтимних стосунків;
- почуття провини перед партнером;
- зниження самооцінки;
- страх за майбутнє репродуктивне здоров’я.
Рекомендації:
- Психологічна консультація — особливо у випадках тривалого хронічного перебігу або проблем у стосунках;
- Відкрите обговорення ситуації з партнером — допоможе зберегти довіру та уникнути повторного зараження;
- Підтримка з боку лікаря — чіткі пояснення перебігу хвороби, позитивна динаміка лікування, контроль стану дають відчуття безпеки.
Психоемоційне здоров’я — важлива складова загального одужання.
Планування вагітності після лікування
Хламідіоз — одна з інфекцій, яка може суттєво впливати на репродуктивне здоров’я. Тому до планування вагітності після лікування слід підходити зважено.
Основні рекомендації:
- Контрольне обстеження обох партнерів — переконатися у повному вилікуванні інфекції;
- УЗД органів малого таза (у жінок) — для оцінки стану матки та труб після перенесеного запалення;
- Спермограма (у чоловіків) — оцінити якість сперми після епідидиміту або хронічного простатиту;
- Консультація гінеколога або репродуктолога — при труднощах із зачаттям або тривалому анамнезі хламідіозу;
- Відновлення мікрофлори піхви — важливо для зниження ризику ускладнень під час вагітності.
У разі повного лікування та нормального стану репродуктивної системи вагітність після хламідіозу може перебігати без ускладнень.
Можливі ускладнення при відсутності лікування
Нелікуваний хламідіоз не лише продовжує поширюватися серед статевих партнерів, але й серйозно шкодить організму. Інфекція, яка тривалий час перебуває в організмі без належної терапії, викликає хронічні запалення, змінює структуру слизових оболонок та може спричинити незворотні наслідки для репродуктивного здоров’я.
Хронічні запальні процеси
Одна з основних загроз — перехід інфекції у хронічну форму, особливо при безсимптомному перебігу. У такому випадку:
- у жінок формується хронічний ендометрит, цервіцит, сальпінгіт або аднексит;
- запалення поширюється на інші ділянки малого таза та може викликати реактивний артрит, проктит, запалення очей (синдром Рейтера).
Хронічні процеси мають менш виражені симптоми, але супроводжуються постійним дискомфортом, болем, загальним зниженням якості життя.
Безпліддя та позаматкова вагітність
Одне з найнебезпечніших ускладнень нелікованого хламідіозу — порушення фертильності:
У жінок бактерія може викликати закупорку або звуження маткових труб, що унеможливлює нормальне проходження яйцеклітини. Це призводить до:
- трубно-перитонеального безпліддя;
- позаматкової (ектопічної) вагітності — небезпечного стану, що потребує негайного хірургічного втручання.
У чоловіків ураження придатка яєчка або передміхурової залози може призводити до:
- зменшення кількості та якості сперматозоїдів;
- порушення прохідності сім’явивідних протоків;
- зниження потенції та хронічного болю.
Своєчасна діагностика та лікування — найкраща профілактика таких наслідків.
Ускладнення у новонароджених
Хламідіоз у вагітної жінки становить ризик не лише для неї, а й для дитини. Під час пологів інфекція може передаватися новонародженому, що спричиняє:
- хламідійний кон’юнктивіт (почервоніння, набряк, гнійні виділення з очей) — зазвичай проявляється в перші 1–2 тижні життя;
- ураження дихальних шляхів — у новонародженого може розвинутись пневмонія, що часто має млявий перебіг і вимагає тривалого лікування;
- загальне ослаблення імунітету, зниження ваги при народженні, підвищена вразливість до інших інфекцій.
Щоб уникнути таких ускладнень, жінкам, які планують вагітність або вже вагітні, рекомендовано проходити обстеження на хламідії в рамках пренатального скринінгу.
Профілактика хламідіозу
Хламідіоз — це інфекція, якої можна ефективно уникнути за умови дотримання простих, але системних профілактичних заходів. Захист починається з поінформованості та відповідального ставлення до власного здоров’я й статевого життя. Профілактика особливо важлива для підлітків, молоді, людей із кількома партнерами, а також тих, хто планує вагітність.
Захищене статеве життя
Основою профілактики залишається використання презервативів під час кожного статевого контакту. Це стосується не лише вагінального, а й анального та орального сексу.
Рекомендації:
- завжди мати при собі якісні бар’єрні засоби контрацепції;
- уникати спонтанних, незахищених контактів з новими або малознайомими партнерами;
- утримуватися від сексу під час лікування будь-яких ЗПСШ — навіть із презервативом;
- проводити гігієнічні процедури до та після статевого акту;
- не користуватися спільними інтимними предметами (іграшками) без дезінфекції.
Відповідальна поведінка — це не обмеження, а турбота про власне здоров’я і благополуччя партнера.
Регулярні гінекологічні та урологічні огляди
Хламідіоз часто не дає симптомів, тому регулярні профілактичні огляди — надійний спосіб виявити інфекцію на ранньому етапі.
Рекомендована періодичність:
- жінкам — раз на рік (у поєднанні з мазками, УЗД, тестами на ЗПСШ);
- після незахищеного статевого акту або зміни партнера — варто пройти тестування незалежно від наявності симптомів.
Чим раніше виявлено інфекцію — тим простіше її вилікувати без ускладнень.
Обстеження при плануванні вагітності
Планування вагітності — відповідальний етап, який передбачає повну оцінку репродуктивного здоров’я обох партнерів. Обстеження на хламідіоз є обов’язковим компонентом перед зачаттям.
Що включає обстеження:
- ПЛР-аналіз на хламідії (у жінок — мазок із шийки матки, у чоловіків — з уретри або сечі);
- паралельне тестування на інші ЗПСШ (гонорея, ВІЛ, сифіліс, мікоплазма, уреаплазма);
- консультація гінеколога або уролога;
- лікування обох партнерів у разі виявлення інфекції — з обов’язковим контролем результатів.
Завдяки таким діям можна уникнути зараження плода, ускладнень вагітності, передчасних пологів і проблем із репродуктивною системою у майбутньому.
.png)
.png)

.webp)
.svg)

.png)







.webp)