Халюс вальгус (вальгусна деформація стопи)
Що таке Халюс Вальгус
Халюс Вальгус — це ортопедична деформація стопи, при якій великий палець відхиляється назовні, а перша плеснова кістка — всередину. В результаті цього формується характерний виступ біля основи пальця, який у народі називають «кісточкою». З медичної точки зору, це викривлення переднього відділу стопи, що з часом може призводити до болю, запалення, обмеження рухливості й труднощів з підбором взуття.
Проблема характерна переважно для жінок середнього та старшого віку, але може розвиватися й у молодшому віці, особливо при спадковій схильності чи постійному носінні незручного взуття.
Як виглядає деформація великого пальця
Основна ознака — поступове відхилення великого пальця стопи у бік інших пальців. При цьому в ділянці суглоба з’являється виступ, який з часом може почервоніти, набрякати й боліти, особливо після тривалого навантаження.
Інші ознаки деформації:
- перетинання пальців стопи між собою;
- натоптиші й мозолі в ділянці підплеснової кістки;
- зміна форми стопи;
- дискомфорт при ходьбі або носінні взуття;
- хронічний біль у передній частині стопи.
Ці зміни мають прогресуючий характер і без належного лікування можуть ускладнюватися артритом, запаленням суглоба або розвитком вторинних деформацій інших пальців.
Вартість Халюс Вальгус
Ми дотримуємося принципу прозорого ціноутворення, тому ціна фіксується на початку лікування. Всі наші ціни за посиланням.
Діагностика опорно-рухового апарату




Коронарографія
У клініці Симбіотика доступні всі необхідні методи обстеження: від консультації фахівця до сучасної візуалізації.
Консультація професора
Канзюба
Анатолій Іванович
- Понад 20 років у тотальному та ревізійному ендопротезуванні.
- Одним із перших в Україні почав протезувати суглоби.
- Стажувався в ортопедичних центрах США та Європи.
- Автор 200+ наукових праць.
- Член Української асоціації ортопедів-травматологів.
Безкоштовна консультація

Безкоштовна консультація
Причини розвитку вальгусної деформації
Халюс вальгус не виникає раптово — його розвиток зазвичай триває роками. Формування «кісточки» на нозі — результат впливу кількох факторів, серед яких важливу роль відіграє спадковість, спосіб життя, анатомічні особливості стопи та зовнішні умови. Розглянемо ключові причини детальніше.
Генетична схильність
Якщо у когось із батьків чи найближчих родичів була діагностована вальгусна деформація, ймовірність її розвитку зростає в кілька разів. У таких випадках людина може успадкувати:
- слабкість зв’язкового апарату стопи;
- форму й тип будови кісток (наприклад, широка стопа);
- тенденцію до плоскостопості.
Генетична схильність не є вироком — однак вона потребує уважнішого ставлення до вибору взуття, профілактики й регулярного контролю ортопеда.
Неправильне взуття та навантаження
Однією з найпоширеніших причин розвитку халюс вальгус є носіння вузького, незручного взуття, особливо:
- взуття на високих підборах (більше ніж 4–5 см);
- моделей із вузьким носком;
- взуття без амортизації або підтримки склепіння стопи.
Таке взуття зміщує навантаження на передній відділ стопи, спричиняє компресію кісток і сухожиль, що з часом провокує деформацію. Підвищене навантаження — наприклад, при стоячій роботі, ходьбі на далекі відстані або ожирінні — тільки пришвидшує цей процес.
Супутні патології стопи
Деформація великого пальця часто виникає на тлі інших проблем із стопою, які порушують її біомеханіку:
- плоскостопість
- гіпермобільність суглобів
- артрит
- неврологічні порушення або м'язовий дисбаланс
У поєднанні ці фактори створюють умови для поступового зміщення кісток і сухожиль, що формують вальгусну деформацію.
Коли потрібна операція
Хірургічне лікування халюс вальгус призначається не одразу. На початкових стадіях деформації можливе консервативне ведення — підбір ортопедичного взуття, використання устілок, фізіотерапія, ін'єкційна підтримка тощо. Однак якщо симптоми посилюються і значно впливають на якість життя, лікар розглядає доцільність оперативного втручання.
Основними показаннями до операції є:
- постійний біль, який не минає після відпочинку;
- прогресуюча деформація великого пальця;
- ускладнення у вигляді натоптишів, запалення або артриту;
- труднощі з підбором взуття, дискомфорт при ходьбі;
- обмеження рухливості та незручність під час ходьби.
У таких випадках операція дозволяє не лише покращити форму стопи, а й відновити її функцію — тобто забезпечити безболісну, стійку та комфортну ходу.
Центр ортопедії та травматології
.svg)
експерти
складних реконструкцій
.svg)
до реабілітації
.svg)
.svg)
розташування
.svg)
До чого призводить запущена форма
Ігнорування симптомів халюс вальгус або тривале відкладання лікування може призвести до значних змін у структурі стопи, які вже не підлягають простому коригуванню. З часом деформація стає стійкою, а наслідки — більш серйозними як для опорно-рухового апарату, так і для якості життя пацієнта.
Посилення болю та порушення функції стопи
У міру прогресування деформації посилюється не лише косметичний дефект, а й інтенсивність болю. Запущена стадія халюс вальгус супроводжується:
- хронічним запаленням навколо суглоба;
- обмеженням амплітуди руху пальця;
- болем у стані спокою, навіть вночі;
- наростаючим дискомфортом при кожному кроці.
Через це змінюється хода, з’являється нестабільність стопи, що негативно впливає на коліна, тазостегнові суглоби та навіть хребет.
Вторинні деформації та ускладнення з ходою
У більшості пацієнтів із занедбаним халюс вальгус розвиваються вторинні зміни:
- молоткоподібна деформація інших пальців;
- утворення стійких натоптишів, мозолів, ущільнень;
- ущемлення нервових закінчень (неврома);
- розвиток артрозу плеснофалангового суглоба.
Також порушується розподіл навантаження на стопу, що призводить до зміни постави, нестійкої ходи, частого кульгання або необхідності використовувати ортопедичні допоміжні засоби. Людина уникає активності, обмежує пересування, а це, у свою чергу, погіршує загальний стан здоров’я.
Потреба в більш складному лікуванні або повторній операції
Чим більше часу проходить без лікування, тим складнішим стає оперативне втручання. У таких випадках стандартної корекції кісток може бути недостатньо — доводиться:
- виконувати остеотомії в кількох зонах стопи;
- поєднувати втручання з пластикою зв’язок або сухожиль;
- встановлювати фіксатори, гвинти або імплантати;
- враховувати супутні захворювання суглобів або нервової системи.
У деяких випадках, якщо первинна операція була відкладена надто довго або виконана при вже тяжких змінах, виникає потреба в повторному хірургічному втручанні через рецидив чи неочікувані ускладнення.
Таким чином, своєчасна діагностика та раннє лікування — критично важливі для запобігання ускладненням і забезпечення прогнозовано доброго результату.
Підготовка до операції
Перед операцією при халюс вальгус важливо пройти необхідні обстеження, змінити деякі звички та підготуватись морально і фізично. Це знижує ризики й покращує відновлення.
Обстеження перед хірургічним втручанням
Перед втручанням пацієнт проходить:
- загальні аналізи крові та сечі;
- біохімію;
- ЕКГ;
- рентген стопи;
- консультації терапевта, анестезіолога та, за потреби, інших фахівців.
Це дозволяє оцінити загальний стан і підібрати оптимальну тактику лікування.
Рекомендації щодо способу життя та медикаментів
За 1–2 тижні до операції варто:
- припинити прийом розріджувачів крові (за рекомендацією лікаря);
- уникати алкоголю та куріння;
- тримати під контролем хронічні хвороби;
- підготувати вдома все необхідне для відновлення (зручне взуття, милиці, допомога близьких).
Як психологічно та фізично підготуватися до операції
Важливо розуміти етапи лікування, не боятися ставити запитання лікарю та налаштуватись на відновлення. Корисно підтримувати фізичну активність і зберігати позитивний настрій — це значно полегшує реабілітацію.
Як проходить операція при Халюс Вальгус у Львові та Стрию
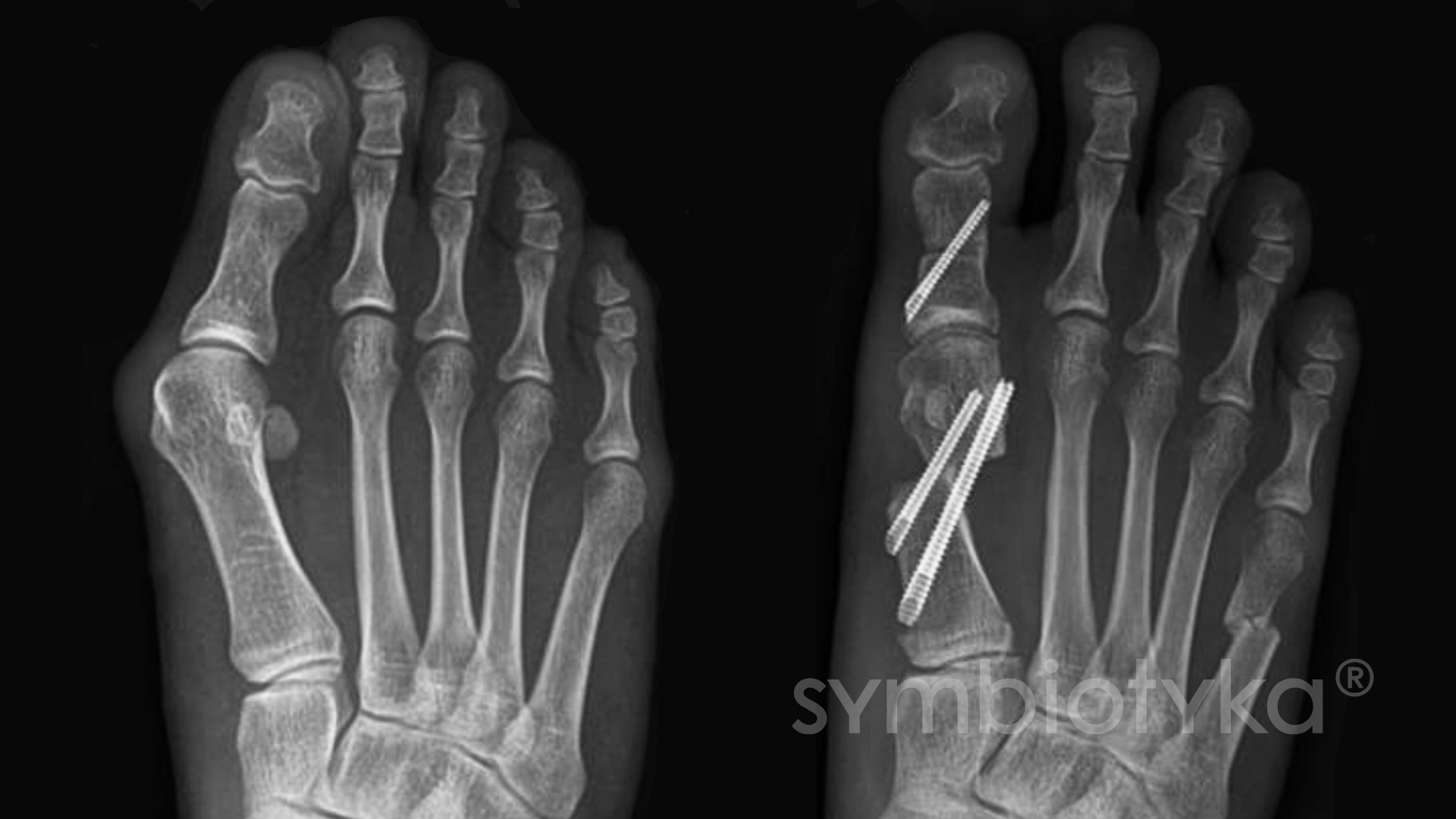
Хірургічне лікування «кісточки» на нозі — це малотравматична процедура, яка дозволяє усунути деформацію та відновити функцію стопи. Найчастіше застосовуються сучасні остеотомії (корекція кісток зі зміщенням) через малі розрізи.
Хірург:
- усуває викривлення кістки;
- стабілізує положення фіксаторами;
- за потреби коригує сухожилки чи суглобову капсулу.
Розрізи зашивають косметичними швами або біоклеєм.
Знеболення та тривалість процедури
Операція виконується під спінальною, місцевою або внутрішньовенною анестезією, залежно від ситуації. Тривалість — від 30 до 90 хвилин. У багатьох випадках пацієнт іде додому в той же день.
Реабілітація після операції
Після хірургії при халюс вальгус важливо дотримуватись рекомендацій лікаря, щоби стопа правильно загоїлась і функція повністю відновилась. Період реабілітації поділяється на кілька етапів.
Перші дні після хірургії
У перші 1–3 дні стопа може набрякати, спостерігається помірний біль — його контролюють знеболювальні препарати. Важливо:
- тримати ногу піднятою;
- уникати навантаження;
- змінювати пов’язки за потреби;
- використовувати післяопераційне ортопедичне взуття.
Пацієнт зазвичай пересувається самостійно, але обмежує активність.
Скільки триває реабілітація
У середньому повне відновлення займає 6–8 тижнів. У цей період важливо:
- носити спеціальне взуття або ортез;
- поступово збільшувати навантаження;
- виконувати рекомендовану лікувальну гімнастику;
- контролювати стан стопи — за набряком, болем, чутливістю.
Контрольні візити до хірурга проводяться на 7–14-й день, а потім — за потреби.
Коли можна повернутися до звичного життя
Повернення до офісної роботи можливе вже через 2–3 тижні, якщо не пов’язана з фізичним навантаженням. Повноцінне навантаження на стопу — зазвичай після 6 тижнів. Спорт, тривалі прогулянки, взуття на підборах — не раніше ніж через 2–3 місяці.
Головне — не поспішати й дотримуватись інструкцій лікаря, щоби уникнути рецидиву або ускладнень.
Можливі ускладнення після операції
Сучасні методи хірургії при халюс вальгус безпечні, але, як і після будь-якого втручання, існує ризик ускладнень. Більшість із них трапляються рідко й добре піддаються корекції.
Що трапляється рідко, але варто знати
Можливі ускладнення включають:
- тимчасове оніміння пальця або стопи;
- тривалий набряк;
- запалення або нагноєння рани;
- незрощення кістки або зсув фіксатора;
- повторне викривлення (рецидив деформації);
- обмеження рухливості суглоба.
Такі ситуації виникають рідко — особливо при дотриманні рекомендацій лікаря та правильному виборі методики.
Як мінімізувати ризики
Щоби зменшити ймовірність ускладнень:
- проходьте повну передопераційну діагностику;
- виконуйте всі рекомендації в післяопераційний період;
- не знімайте пов’язку й не навантажуйте стопу раніше, ніж дозволив лікар;
- регулярно відвідуйте контрольні огляди;
- не займайтесь самолікуванням, навіть якщо щось турбує.
Раннє виявлення будь-яких змін допомагає швидко реагувати й уникнути серйозних наслідків.
Чи підходить вам ця процедура?
Операція при халюс вальгус — це ефективне рішення, коли інші методи вже не дають результату. Але вона підходить не всім. Важливо зважити на показання, загальний стан здоров’я та очікування пацієнта.
Операція розглядається у випадках:
- якщо симптоми тривають понад 6 місяців;
- при вираженій деформації, що обмежує повсякденну активність;
- коли консервативне лікування не зупиняє погіршення.
На ранніх стадіях можливе безопераційне ведення, але важливо не затягувати при погіршенні стану.
Протипоказання до проведення операції
Втручання не проводять, якщо:
- є тяжкі порушення згортання крові;
- неконтрольований діабет або інфекції;
- виражена судинна недостатність;
- вагітність або період лактації (тимчасові протипоказання).
У кожному випадку рішення приймається індивідуально після оцінки ризиків і користі.
Вартість ортопедії / травматології
Ми дотримуємося принципу прозорого ціноутворення, тому ціна фіксується на початку лікування. Вартість хірургії у «Симбіотиці» включає повний медикаментозний супровід та підтримку на всіх етапах до та після операції без жодних доплат.
Запишіться на консультацію
Якщо вас турбує біль у ділянці великого пальця, помітили зміну форми стопи чи не можете підібрати зручне взуття — не відкладайте. Своєчасна консультація ортопеда клініки Symbiotyka дозволяє точно оцінити стан, обрати ефективне лікування та запобігти ускладненням.
- Записатися на прийом можна онлайн або телефоном.
- Приймаємо пацієнтів із будь-яким ступенем деформації.
.png)
.png)

.webp)
.svg)

.png)









