Синдром Шихана
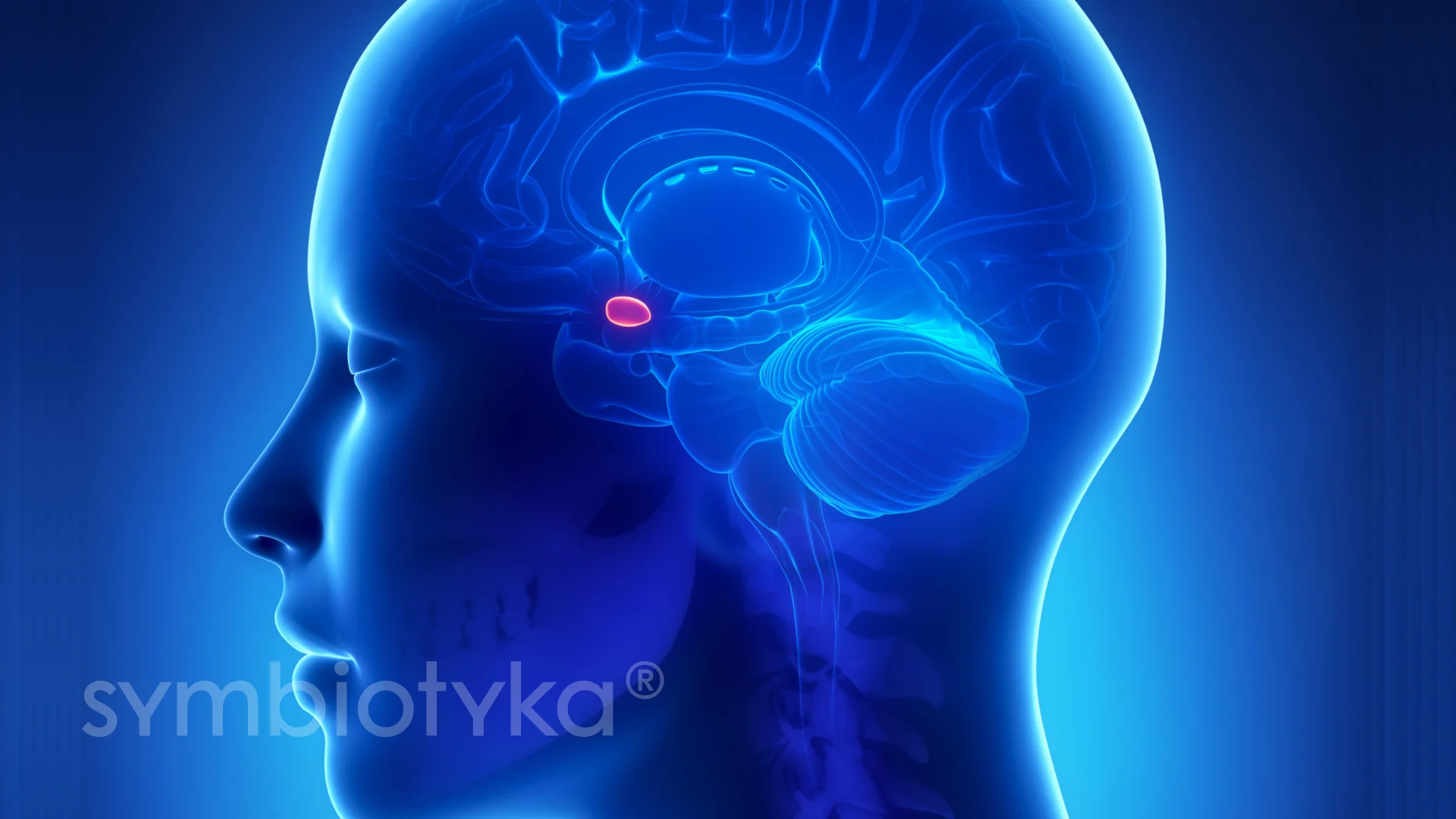
Що таке синдром Шихана?
Синдром Шихана — це рідкісне, але серйозне ендокринне порушення, яке виникає у жінок після тяжких пологів із масивною крововтратою. Унаслідок зниження артеріального тиску та порушення кровопостачання гіпофіза відбувається його часткове або повне відмирання, що призводить до зниження або повної втрати функції цієї залози. Це явище також називають післяпологовим некрозом гіпофіза.
Гіпофіз — ключова залоза, що регулює діяльність багатьох інших ендокринних органів, тому його пошкодження має системні наслідки. У жінок із синдромом Шихана часто спостерігається порушення менструального циклу, втрата лактації, хронічна втома, зниження артеріального тиску та інші симптоми гормонального дефіциту.
Цей стан вимагає ранньої діагностики та довготривалої замісної гормональної терапії.
Синдром Шихана виникає виключно у жінок і є безпосередньо пов’язаним із важкими пологами. Найчастіше перші прояви синдрому з’являються одразу після пологів або впродовж кількох місяців, але іноді симптоми можуть розвиватися повільно, маскуватися під інші стани і залишатися недіагностованими протягом тривалого часу.
Причини розвитку синдрому
Кровотеча під час пологів
Основною причиною розвитку синдрому Шихана є масивна акушерська кровотеча. При втраті великого об’єму крові (понад 1000 мл) організм жінки переходить у стан гіповолемічного шоку. Це призводить до різкого зниження артеріального тиску й централізації кровообігу — коли кров постачається переважно до життєво важливих органів (серце, легені, мозок), а менш критичні зони, зокрема гіпофіз, страждають від ішемії.
Особливо небезпечні ситуації, коли:
- пологи ускладнені відшаруванням плаценти або розривом матки;
- є затримка у наданні медичної допомоги при кровотечі;
- жінка має низький вихідний рівень гемоглобіну (анемія);
- крововтрата поєднується з інфекційними або токсичними ускладненнями.
У таких умовах гіпофіз стає вразливим до некрозу.
Ішемія гіпофіза
Гіпофіз є особливо чутливим до порушення кровообігу, особливо під час вагітності, коли він збільшується в об’ємі майже вдвічі через гормональні зміни. Його кровопостачання залежить від системи дрібних судин, які легко ушкоджуються при гіпотензії.
Ішемія (нестача крові) спричиняє:
- відмирання тканини гіпофіза (некроз);
- зниження або повну втрату секреції тропних гормонів;
- порушення регуляції щитоподібної, надниркової та статевої функції.
Результат — розвиток вторинного гіпопітуїтаризму з характерними клінічними проявами.
Інші фактори ризику
Окрім крововтрати та ішемії, існують додаткові чинники, які підвищують ризик розвитку синдрому Шихана:
- Передлежання або відшарування плаценти — часто супроводжуються масивною кровотечею.
- Багатоплідна вагітність або великий плід, що підвищує навантаження на гіпофіз.
- Септичний шок або тяжкі інфекції після пологів.
- Артеріальна гіпотензія в анамнезі або порушення згортання крові.
- Недостатня медична допомога під час пологів, зокрема в умовах віддалених регіонів або при домашніх пологах.
Ці фактори не завжди спричиняють синдром Шихана самостійно, але значно підвищують вірогідність його розвитку у поєднанні з іншими провокуючими обставинами.
Основні симптоми
Синдром Шихана може проявлятися як у ранній післяпологовий період, так і через кілька місяців або навіть років. Симптоми залежать від ступеня ураження гіпофіза та рівня дефіциту гормонів. Часто ознаки неспецифічні, що ускладнює ранню діагностику. Тому важливо звертати увагу на типові клінічні прояви.
Гормональні порушення
Одним із ключових наслідків синдрому Шихана є дефіцит тропних гормонів гіпофіза, що регулюють роботу надниркових залоз, щитоподібної залози, статевих залоз. Це призводить до таких проявів:
- зниження рівня кортизолу — слабкість, гіпотонія, чутливість до стресів;
- дефіцит ТТГ — симптоми гіпотиреозу: суха шкіра, мерзлякуватість, збільшення маси тіла;
- зменшення ФСГ і ЛГ — порушення менструального циклу, безпліддя;
- відсутність пролактину — неможливість годування груддю.
Гормональний фон порушується поступово, але без лікування ознаки посилюються й охоплюють майже всі системи організму.
Проблеми з лактацією
Втрата або повна відсутність лактації після пологів — один із найперших і найтиповіших симптомів синдрому Шихана. Це пов’язано з різким падінням рівня пролактину — гормону, що відповідає за утворення грудного молока.
Ознаки порушення лактації:
- відсутність приливу молока на 2–5 день після пологів;
- мізерне або нестабільне вироблення молока;
- повна втрата здатності годувати грудьми.
У здорових жінок навіть при кесаревому розтині вироблення молока запускається, тому відсутність лактації на фоні важких пологів має насторожити.
Загальна слабкість, втома, зниження тиску
Пацієнтки з синдромом Шихана часто скаржаться на постійну слабкість, втрату сил, зниження працездатності. Ці симптоми пов’язані з недостатністю надниркових гормонів (передусім кортизолу), а також вторинним гіпотиреозом.
Характерні скарги:
- хронічна втома навіть після сну;
- запаморочення, особливо при вставанні (ортостатична гіпотензія);
- зниження апетиту, схуднення;
- депресивний настрій, тривожність.
Іноді ці прояви помилково приписують післяпологовій депресії або перевтомі, що відкладає встановлення правильного діагнозу.
Порушення менструального циклу
Одним із частих симптомів синдрому Шихана є аменорея — повна або часткова відсутність менструацій після пологів. Це результат зниження рівня гонадотропних гормонів (ФСГ і ЛГ), які регулюють овуляцію й цикл у цілому.
Можливі варіанти порушень:
- відсутність місячних упродовж кількох місяців після пологів;
- нерегулярний цикл, значні затримки;
- зниження лібідо, сухість піхви, проблеми з фертильністю.
За відсутності лікування порушення циклу можуть стати хронічними, а репродуктивна функція — відновитися лише частково або не відновитися зовсім.
Консультація ендокринолога у Львові
Отримайте медичну допомогу найвищого рівня від провідних фахівців галузі. Консультації ендокринологів у «Симбіотиці» = доступ до глибокої наукової експертизи та багаторічного клінічного досвіду.
Це ідеальне рішення для встановлення діагнозу у складних випадках, підтвердження необхідності оперативного втручання або розробки індивідуальної стратегії лікування.
Ми гарантуємо академічну точність!

Отримайте медичну допомогу найвищого рівня від провідних фахівців галузі. Консультації ендокринологів у «Симбіотиці» = доступ до глибокої наукової експертизи та багаторічного клінічного досвіду.
Це ідеальне рішення для встановлення діагнозу у складних випадках, підтвердження необхідності оперативного втручання або розробки індивідуальної стратегії лікування.
Ми гарантуємо академічну точність!
Як проводиться діагностика
Діагностика синдрому Шихана потребує комплексного підходу, адже симптоми часто неспецифічні й можуть маскуватися під інші післяпологові або ендокринні порушення. Точне встановлення діагнозу базується на поєднанні клінічної картини, гормональних показників та результатів візуалізації гіпофіза.
Анамнез та огляд
Першим етапом є збір анамнезу. Лікар з’ясовує перебіг пологів і післяпологового періоду, наявність ускладнень, обсяг крововтрати, період лактації, а також появу симптомів після народження дитини.
Особливу увагу звертають на такі моменти:
- сильна кровотеча під час або одразу після пологів;
- відсутність або раптове припинення лактації;
- втома, слабкість, відсутність місячних;
- симптоми, які не минають із часом і не пов’язані з іншими хворобами.
Фізикальний огляд може виявити ознаки гіпотиреозу, гіпокортицизму, зниження тиску, суху шкіру, втрату волосся в пахвовій і лобковій зоні.
Гормональні аналізи
Ключовим етапом діагностики є лабораторне обстеження, яке дозволяє оцінити рівень гормонів, що залежать від гіпофіза:
- знижений рівень кортизолу та АКТГ — ознака наднирникової недостатності;
- зниження ТТГ та вільного Т4 — вторинний гіпотиреоз;
- низькі значення ФСГ, ЛГ, естрогенів — гіпогонадизм;
- низький рівень пролактину — підтвердження порушення лактації;
- зниження гормону росту та ІФР-1 — при повному гіпопітуїтаризмі.
Комплексне гормональне обстеження допомагає визначити ступінь недостатності гіпофізарної функції та побудувати індивідуальний план замісної терапії.
Візуалізаційні методи (МРТ, КТ)
Для підтвердження органічного ураження гіпофіза використовують методи нейровізуалізації:
- МРТ головного мозку — основний метод, що дозволяє виявити атрофію гіпофіза, зменшення його розміру, заміщення тканини сполучною речовиною або рідиною. При синдромі Шихана часто виявляється так званий "порожній турецький сідло".
- КТ головного мозку — застосовується рідше, переважно якщо МРТ недоступне або є протипоказання.
Хоча зміни на МРТ можуть бути відсутні на ранніх етапах, у поєднанні з анамнезом і лабораторними показниками вони є важливим підтвердженням діагнозу.
Сучасні методи лікування
Лікування синдрому Шихана має довготривалий характер і базується на заміщенні дефіцитних гормонів гіпофіза. Оскільки ураження гіпофіза є незворотним, повне відновлення його функцій зазвичай неможливе. Основна мета терапії — відновити гормональний баланс, усунути симптоми та покращити якість життя пацієнтки.
Гормонозамісна терапія
Це основний напрям лікування, що передбачає довічне застосування препаратів, які компенсують недостатність відповідних гормонів. Терапія підбирається залежно від того, які саме гормони перестали вироблятися.
Основні препарати та групи:
- Глюкокортикоїди (гідрокортизон, преднізолон) — заміщення кортизолу, обов’язкове перед стартом будь-якої іншої терапії.
- Тиреоїдні гормони (левотироксин) — при вторинному гіпотиреозі, тільки після нормалізації рівня кортизолу.
- Гонадотропіни або естроген-гестагенна терапія — у разі гіпогонадизму для відновлення менструального циклу або при менопаузі.
- Пролактин не заміщується, але дефіцит цього гормону не потребує медикаментозної компенсації, окрім окремих випадків.
Препарати вводяться в індивідуально підібраних дозах під контролем гормонального фону та клінічного самопочуття.
Контроль супутніх станів
Синдром Шихана часто супроводжується ускладненнями з боку інших органів і систем, тому лікування не обмежується лише гормональною терапією. Важливо:
- Коригувати анемію, що залишилась після пологів;
- Стабілізувати артеріальний тиск і запобігати ортостатичній гіпотензії;
- Контролювати метаболізм: рівень глюкози, ліпідів, електролітів;
- Надавати психоемоційну підтримку у випадках тривожних або депресивних розладів;
- Консультувати з питань репродуктивного здоров’я, зокрема при бажанні мати дітей у майбутньому.
Комплексний підхід дозволяє не лише відновити гормональний баланс, а й покращити загальне фізичне та психологічне самопочуття.
Індивідуальний підбір лікування
Оскільки клінічна картина синдрому Шихана може значно варіюватися залежно від ступеня ураження гіпофіза, схема лікування підбирається індивідуально. Важливо враховувати:
- обсяг дефіциту гормонів;
- наявність супутніх захворювань;
- вік пацієнтки та репродуктивні плани;
- реакцію організму на призначені препарати;
- динаміку показників під час лабораторного моніторингу.
Регулярне спостереження у ендокринолога, корекція доз та оцінка ефективності терапії є обов’язковими умовами успішного контролю стану. У багатьох випадках за правильно підібраного лікування жінки можуть вести повноцінне життя, працювати, народжувати дітей і уникати серйозних ускладнень.
Переваги ендокринології Symbiotyka
методи
підхід
.svg)
Реабілітація та якість життя
Жінки з синдромом Шихана потребують не лише медикаментозного лікування, а й комплексної довгострокової підтримки. Завдяки індивідуальній гормонозамісній терапії, регулярному спостереженню та адаптації способу життя пацієнтки можуть жити повноцінно, підтримуючи стабільне самопочуття та мінімізуючи ризики ускладнень.
Постійний контроль гормонального фону
Синдром Шихана вимагає безперервного ендокринного нагляду. Гормонозамісна терапія не є сталою — дози препаратів можуть змінюватися залежно від віку, способу життя, супутніх захворювань чи вагітності (якщо вона планується).
Рекомендації щодо контролю:
- регулярні обстеження у ендокринолога — щонайменше 2 рази на рік;
- лабораторний моніторинг рівня гормонів (кортизол, ТТГ, Т4, ФСГ, ЛГ тощо);
- оцінка клінічних симптомів — зміни у тиску, самопочутті, масі тіла;
- за потреби — корекція доз або зміна схеми терапії.
Самоконтроль теж відіграє важливу роль: пацієнтка має знати ознаки гормонального дисбалансу і вчасно звертатися до лікаря.
Психоемоційна підтримка
Післяпологовий період сам по собі емоційно насичений, а за наявності хронічного ендокринного захворювання психологічне навантаження посилюється. Багато жінок із синдромом Шихана стикаються з депресією, тривожністю, зниженням самооцінки та відчуттям втрати контролю над власним тілом.
Важливі кроки:
- підтримка з боку сім’ї, партнера;
- консультації з психологом або психотерапевтом;
- участь у групах підтримки пацієнтів із гормональними порушеннями;
- нормалізація режиму сну, зменшення стресових факторів.
Психоемоційна стабільність значно покращує адаптацію до життя з діагнозом і підвищує ефективність лікування.
Рекомендації щодо способу життя
Окрім медичної підтримки, пацієнткам із синдромом Шихана рекомендується вести здоровий, збалансований спосіб життя, що сприяє покращенню самопочуття та зниженню ризику загострень.
Основні рекомендації:
- Збалансоване харчування: раціон із достатнім вмістом білків, жирів, складних вуглеводів, вітамінів і мінералів;
- Фізична активність: помірні регулярні навантаження, піші прогулянки, йога, плавання;
- Повноцінний сон: не менше 7–8 годин на добу, дотримання режиму;
- Уникнення стресів: техніки релаксації, медитація, зменшення перевантаження;
- Планування вагітності: тільки під контролем ендокринолога, з попередньою корекцією гормонального фону;
- Інформованість: знання про свій діагноз, розуміння ролі гормонів, навички самоспостереження.
Завдяки комплексному підходу більшість жінок повертаються до активного соціального, професійного й особистого життя, не обмежуючи себе у важливих сферах.
Ускладнення при відсутності лікування
Синдром Шихана — це не лише гормональне порушення, а й потенційна загроза для життя. Якщо стан залишається недіагностованим або лікування не проводиться належним чином, можуть розвиватися важкі ускладнення, які суттєво впливають на фізичне та психологічне здоров’я жінки. Деякі з них — невідкладні стани, що потребують термінової допомоги.
Аддісонічна криза
Найнебезпечніше ускладнення — гостра надниркова недостатність, відома як аддісонічна криза. Вона виникає при раптовому або тривалому дефіциті кортизолу — гормону, що регулює обмін речовин, тиск, водно-сольовий баланс і реакцію на стрес.
Ознаки кризи:
- раптова слабкість і втрата свідомості;
- різке зниження артеріального тиску (колапс);
- нудота, блювання, біль у животі;
- гіпоглікемія (низький рівень глюкози в крові);
- сплутаність свідомості, судоми.
Цей стан може бути смертельним без негайного введення глюкокортикоїдів внутрішньовенно. Аддісонічна криза — прямий наслідок відсутності належної замісної терапії при синдромі Шихана.
Репродуктивні порушення
Порушення гормонального балансу, особливо дефіцит ФСГ, ЛГ і естрогенів, без лікування веде до глибоких змін у репродуктивній системі:
- аменорея (відсутність місячних);
- безпліддя через відсутність овуляції;
- атрофія слизової оболонки піхви, сухість і дискомфорт;
- зниження лібідо та проблеми в інтимному житті.
За відсутності гормональної корекції репродуктивна функція може не відновитися навіть при подальшому лікуванні, особливо якщо порушення тривають роками.
Погіршення загального стану організму
Хронічний дефіцит гормонів гіпофіза впливає на всі органи й системи. З часом виникає мультисистемне порушення, яке значно знижує якість життя:
- хронічна втома, слабкість, депресивний стан;
- анемія, зниження м’язової маси, втрата апетиту;
- гіпотонія, ортостатичні реакції, запаморочення;
- гіпоглікемія, яка призводить до нестабільності настрою, пітливості, тривожності;
- погіршення імунного захисту, часті інфекції.
Тривалий нелікований синдром Шихана може призвести до глибокої інвалідизації, соціальної ізоляції, втрати працездатності та депресивних розладів.
Профілактика і раннє виявлення
Попри те, що синдром Шихана — рідкісне ускладнення, своєчасна діагностика й профілактичні заходи можуть запобігти розвитку тяжких наслідків. Основна увага має приділятися жінкам, які перенесли тяжкі пологи з великою крововтратою або мали інші акушерські ускладнення. Ключову роль відіграє мультидисциплінарна співпраця акушерів, терапевтів, ендокринологів.
Моніторинг після пологів у груп ризику
Жінки, які під час пологів перенесли значну кровотечу, шоковий стан або оперативні втручання, повинні перебувати під ретельним медичним наглядом після виписки з пологового будинку.
До груп ризику належать пацієнтки з:
- крововтратою понад 1000 мл;
- гіпотензією або ознаками гіповолемічного шоку;
- ускладненими багатоплідними пологами;
- післяпологовими інфекціями або сепсисом.
Моніторинг має включати:
- оцінку загального стану й рівня втоми;
- перевірку лактації;
- контроль менструального циклу;
- базове обстеження функцій щитоподібної залози та надниркових залоз.
Рання діагностика на цьому етапі дає можливість запобігти розвитку тяжких форм гіпопітуїтаризму.
Обстеження при підозрі на гіпопітуїтаризм
При появі характерних симптомів — слабкість, відсутність лактації, порушення циклу — слід невідкладно провести обстеження для виключення або підтвердження діагнозу. Не варто списувати подібні ознаки лише на післяпологову втому чи депресію.
Обстеження включає:
- детальний аналіз анамнезу пологів;
- гормональні тести (АКТГ, ТТГ, Т4, ФСГ, ЛГ, пролактин);
- при потребі — МРТ гіпофіза.
Чим раніше буде встановлено діагноз, тим швидше можна почати лікування і зупинити розвиток ускладнень.
Роль акушерської настороженості
Одним із найважливіших чинників профілактики синдрому Шихана є обізнаність і настороженість медичного персоналу, особливо акушерів-гінекологів. У пологовому будинку мають бути чіткі алгоритми реагування на масивну кровотечу та шокові стани, а також протоколи щодо спостереження пацієнток після тяжких пологів.
Ключові моменти:
- швидке виявлення кровотечі та її контроль;
- стабілізація тиску та запобігання ішемії органів;
- інформування жінки про потенційні ризики;
- рання взаємодія з ендокринологом при появі підозрілих симптомів.
Професійна медична настороженість дозволяє не допустити розвитку синдрому або виявити його на етапі, коли ефективність лікування найвища.
.png)
.png)

.webp)
.svg)

.png)






.webp)