Лікування кісти яєчника у Львові
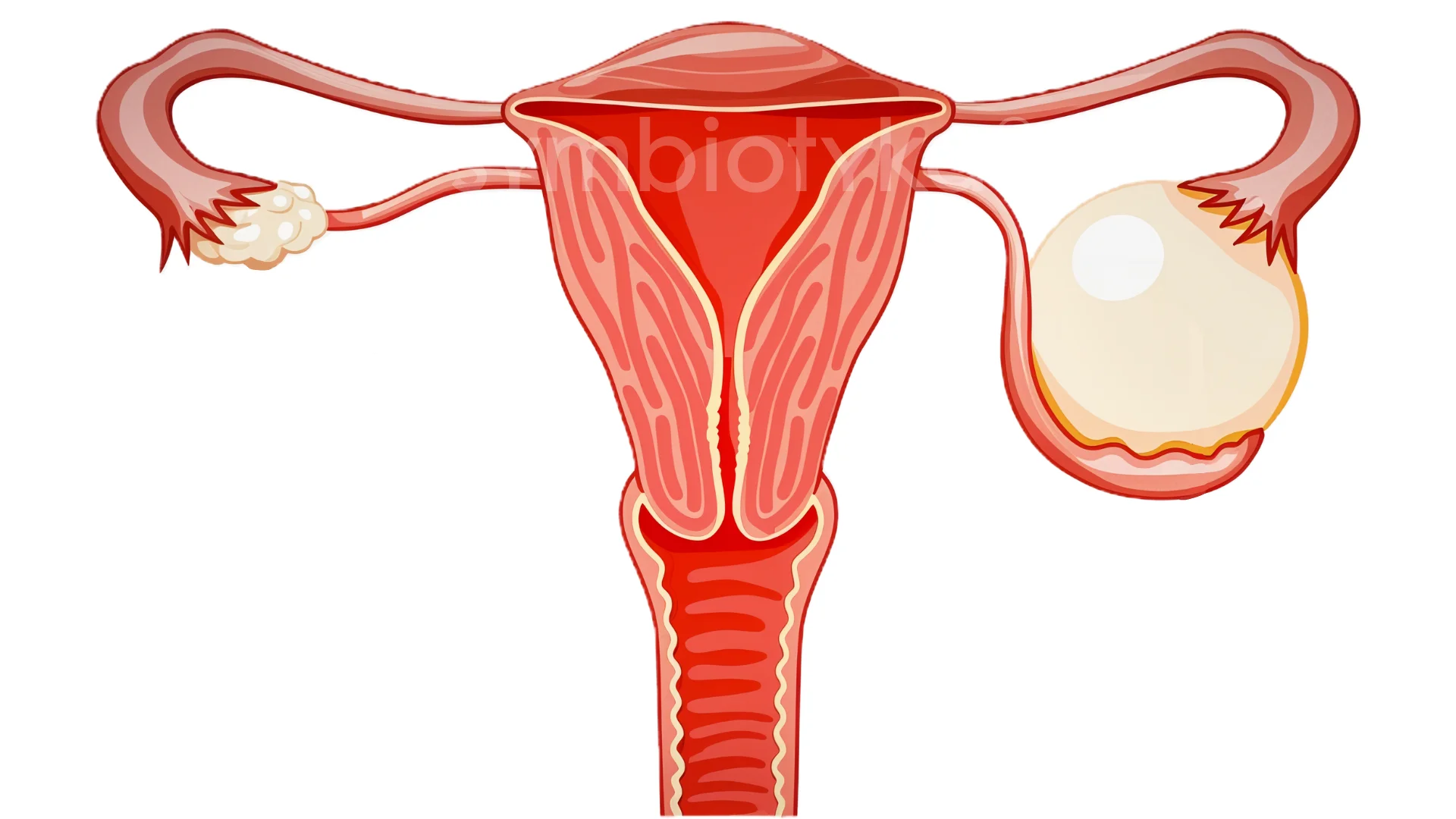
Що таке кіста яєчника?
Кіста яєчника — це порожнисте утворення, наповнене рідиною, яке виникає в тканині яєчника. Зазвичай її діаметр становить від кількох міліметрів до кількох сантиметрів. Кісти можуть бути поодинокими або множинними, односторонніми або двосторонніми. Найчастіше виявляються у жінок репродуктивного віку під час планового ультразвукового обстеження.
Ці утворення бувають як доброякісними, так і такими, що потребують ретельного нагляду або хірургічного втручання. Важливо розрізняти тип кісти, оскільки від цього залежить тактика лікування.
Існує кілька основних типів кіст яєчника, і кожен з них має свої особливості:
Функціональні кісти
Найпоширеніший тип, що виникає внаслідок природного менструального циклу. До них належать фолікулярні кісти та кісти жовтого тіла. Як правило, вони не потребують лікування й зникають самостійно.
Дермоїдні кісти (зрілі тератоми)
Доброякісні пухлини, які можуть містити жир, волосся, тканини або навіть зуби. Найчастіше виявляються у молодих жінок. Часто вимагають хірургічного видалення.
Ендометріоїдні кісти (ендометріоми)
Формуються внаслідок ендометріозу — захворювання, при якому клітини ендометрію проростають за межі матки. Такі кісти можуть викликати біль та впливати на фертильність.
Параоваріальні кісти
Формуються з придатків яєчника, розташованих поблизу, але не пов’язаних з самим яєчником. Найчастіше безсимптомні, однак при значному збільшенні можуть потребувати оперативного втручання.
Інші рідкісні типи
Наприклад, муцинозні або серозні кісти, які іноді мають злоякісний потенціал. Їх необхідно детально обстежувати.
Причини утворення кіст
Гормональні порушення
Однією з основних причин утворення кіст яєчника є дисбаланс гормонів. Порушення нормального функціонування гіпоталамо-гіпофізарно-яєчникової системи може призвести до того, що фолікул не розривається вчасно, і на його місці формується кіста.
До таких станів належать:
- недостатній рівень лютеїнізуючого або фолікулостимулюючого гормону;
- синдром полікістозних яєчників (СПКЯ);
- порушення менструального циклу (нерегулярні або відсутні овуляції);
- стреси, перевтома, різкі зміни маси тіла.
Ці гормональні збої здатні сприяти формуванню функціональних кіст, які, хоча й є тимчасовими, потребують динамічного спостереження.
Запальні процеси та ендометріоз
Хронічні запальні захворювання органів малого таза (наприклад, сальпінгіт або оофорит) можуть стати поштовхом до утворення кіст. Вони порушують кровопостачання, структуру тканин яєчника і здатні призводити до формування складних кістозних утворень.
Окремо варто виділити ендометріоз — стан, коли клітини, подібні до ендометрію, розростаються поза межами порожнини матки, у тому числі на яєчниках. Це часто викликає ендометріоїдні кісти, які характеризуються:
- темним вмістом («шоколадні кісти»);
- хронічним тазовим болем;
- порушенням фертильності.
Такі утворення не зникають самостійно і потребують спеціалізованого лікування.
Спадковість і зовнішні фактори
Генетична схильність відіграє роль у формуванні деяких видів кіст, зокрема дермоїдних (тератом). Якщо в близьких родичок були діагностовані подібні утворення, ризик підвищується.
До зовнішніх факторів, які також можуть сприяти формуванню кіст, належать:
- часті аборти або хірургічні втручання;
- тривалий прийом гормональних препаратів без лікарського контролю;
- порушення режиму сну та харчування;
- шкідливі звички (паління, алкоголь);
- несприятливе екологічне середовище.
Комплекс дії цих факторів може спричинити як тимчасові, так і стабільні зміни в тканинах яєчників, що вимагають медичної уваги.
Основні симптоми кіст яєчника
Безсимптомний перебіг і випадкове виявлення
У більшості випадків кіста яєчника не проявляється жодними симптомами, особливо якщо має невеликий розмір і не чинить тиску на навколишні органи. Такі утворення часто виявляють випадково — під час планового ультразвукового обстеження або діагностики іншого стану, що є частиною сучасної практики гінекології у Львові.
Функціональні кісти, як правило, зникають самостійно та не викликають ускладнень. Проте навіть безсимптомна кіста потребує контролю, щоб уникнути потенційного росту чи перекруту.
Біль у нижній частині живота
Больовий синдром — один з найпоширеніших симптомів при наявності кісти. Біль може бути:
- тупим або ниючим;
- періодичним чи постійним;
- локалізованим з одного боку (в зоні ураженого яєчника);
- посиленим під час фізичних навантажень, статевого акту або менструації.
Гострий, раптовий біль може сигналізувати про ускладнення — перекрут ніжки кісти або її розрив. Такі стани вимагають невідкладної медичної допомоги.
Порушення менструального циклу та інші зміни
Кісти яєчника здатні впливати на гормональний фон жінки, особливо якщо йдеться про ендокринно-активні утворення. Це проявляється у вигляді:
- затримки або нерегулярних менструацій;
- міжменструальних кров’янистих виділень;
- надмірно рясних або, навпаки, мізерних місячних.
Також можуть з’являтися:
- відчуття тиску в малому тазу;
- часті позиви до сечовипускання або розлади шлунково-кишкового тракту (при великих розмірах кісти);
- нудота, загальна слабкість, здуття живота.
Симптоматика значною мірою залежить від типу, розміру та локалізації кісти. У разі появи будь-яких тривожних ознак необхідно звернутися до гінеколога для обстеження.
Консультація гінеколога у Львові
Лікарі гінекологи проводять комплексний огляд, що включає детальне опитування, дбайливе фізикальне обстеження та, за потреби, відеокольпоскопію чи УЗД під час візиту.
Ми використовуємо одноразові стерильні набори преміум-якості, гарантуючи вашу безпеку та комфорт під час візиту.
.webp)
Лікарі гінекологи проводять комплексний огляд, що включає детальне опитування, дбайливе фізикальне обстеження та, за потреби, відеокольпоскопію чи УЗД під час візиту.
Ми використовуємо одноразові стерильні набори преміум-якості, гарантуючи вашу безпеку та комфорт під час візиту.
Як діагностують кісту яєчника
Гінекологічний огляд
Перший крок у діагностиці — це консультація гінеколога. Під час огляду лікар може виявити:
- збільшення розмірів яєчника;
- болісність у нижній частині живота при пальпації;
- наявність об’ємного утворення в ділянці придатків.
Гінекологічний огляд дозволяє запідозрити кісту, але для підтвердження діагнозу необхідні інструментальні дослідження.
УЗД органів малого таза
Найінформативніший та найчастіше застосовуваний метод — ультразвукове дослідження. Воно дає змогу:
- оцінити розміри, структуру та локалізацію кісти;
- виявити однокамерні або багатокамерні утворення;
- відрізнити функціональні кісти від патологічних.
УЗД проводиться трансабдомінально (через передню черевну стінку) або трансвагінально (через піхву) — залежно від клінічної ситуації, віку пацієнтки та потреби в точнішій візуалізації.
Додаткові методи — МРТ, КТ, аналізи крові
У складних або сумнівних випадках, коли потрібно деталізувати структуру утворення, лікар може призначити:
- Магнітно-резонансну томографію (МРТ) — дозволяє з високою точністю відрізнити доброякісні та потенційно злоякісні утворення;
- Комп’ютерну томографію (КТ) — іноді використовується для уточнення діагнозу або оцінки поширеності процесу.
Крім того, важливим є лабораторне обстеження:
- аналіз крові на онкомаркери (наприклад, СА-125) — особливо у жінок у менопаузі;
- загальні аналізи крові й сечі для виключення запалення або супутніх порушень.
Комплексне обстеження дозволяє не лише встановити діагноз, а й вибрати найоптимальнішу тактику лікування: спостереження, медикаментозну терапію чи оперативне втручання.
Методи лікування кіст
Спостереження при функціональних кістах
У багатьох випадках, особливо коли йдеться про функціональні кісти (фолікулярні або кісти жовтого тіла), активне лікування не потрібне. Такі утворення мають властивість зникати самостійно протягом 1–3 менструальних циклів.
Тактика спостереження передбачає:
- повторне УЗД через 4–6 тижнів;
- моніторинг симптомів;
- оцінку гормонального фону за потреби.
Спостереження є безпечним підходом, якщо кіста невелика, не викликає болю і не має підозрілих ознак за результатами УЗД.
Медикаментозне лікування (гормони, знеболювальні)
Якщо кіста викликає дискомфорт або має тенденцію до зростання, можуть призначатися:
- гормональні препарати (оральні контрацептиви) для стабілізації менструального циклу та профілактики нових кіст;
- нестероїдні протизапальні засоби (НПЗЗ) для зменшення болю та запалення;
- препарати для підтримки гормонального балансу при ендокринних порушеннях.
Медикаментозне лікування не завжди призводить до повного зникнення кісти, але може покращити загальний стан та попередити розвиток нових утворень.
Хірургічне втручання (лапароскопія, лапаротомія)
Хірургічне лікування рекомендується, якщо:
- кіста не зникає протягом кількох місяців;
- розмір перевищує 5–7 см;
- є ризик перекруту, розриву або ознаки злоякісності;
- спостерігаються порушення функції органів малого таза.
Основні методи оперативного втручання:
- Лапароскопія — малотравматична операція через невеликі проколи. Застосовується найчастіше, дозволяє зберегти яєчник і репродуктивну функцію.
- Лапаротомія — класична відкрита операція через розріз у черевній порожнині. Застосовується у складних або невідкладних випадках.
У ході операції можуть проводитись:
- цистектомія (видалення лише кісти);
- оофоректомія (видалення яєчника) — лише при наявності серйозних показань, з урахуванням віку пацієнтки та репродуктивних планів.
Вибір методу лікування завжди індивідуальний і ґрунтується на типі, розмірах, клінічних проявах та репродуктивних планах пацієнтки.
Прийом гінеколога в Симбіотиці
методи
підхід
.svg)
Відновлення після лікування
Що очікувати після операції
Після хірургічного видалення кісти відновлення зазвичай проходить швидко, особливо після лапароскопії. У перші дні можуть спостерігатися:
- помірний біль у зоні втручання;
- незначні кров’янисті виділення зі статевих шляхів;
- загальна слабкість або втома.
Залежно від типу операції, повернення до повсякденної активності можливе через:
- 2–3 дні після лапароскопії;
- 1–2 тижні після лапаротомії.
Лікар надає індивідуальні рекомендації щодо прийому знеболювальних, догляду за швами та відновлення менструального циклу. У більшості випадків фертильність зберігається.
Поради щодо способу життя та харчування
Правильний спосіб життя після лікування допомагає запобігти рецидивам і сприяє повному відновленню. Рекомендується:
- обмежити фізичне навантаження в перші тижні після операції;
- відмовитись від статевого життя на період, вказаний лікарем (зазвичай 2–4 тижні);
- збалансоване харчування, багате на овочі, білки, вітаміни (особливо групи B, E та фолієву кислоту);
- регулярна фізична активність після періоду реабілітації (плавання, ходьба, йога).
Також важливо уникати стресів, нормалізувати режим сну, відмовитися від куріння та зловживання алкоголем.
Планові обстеження для контролю стану
Навіть після успішного лікування необхідно залишатися під наглядом гінеколога. Рекомендоване спостереження включає:
- УЗД органів малого таза 1–2 рази на рік або частіше — залежно від клінічної ситуації;
- оцінку гормонального фону, особливо при повторному утворенні кіст;
- огляд у гінеколога кожні 6–12 місяців.
Планові обстеження дозволяють вчасно виявити нові зміни, оцінити стан яєчників і скоригувати лікування за потреби.
Можливі ускладнення при відсутності лікування
Розрив кісти (апоплексія)
Одним із найнебезпечніших ускладнень є розрив кісти, або апоплексія яєчника. Це гострий стан, при якому відбувається пошкодження стінки кісти та витік її вмісту в черевну порожнину. Супроводжується:
- раптовим, сильним болем унизу живота;
- внутрішньою кровотечею;
- нудотою, слабкістю, запамороченням;
- різким падінням артеріального тиску.
Цей стан потребує невідкладної медичної допомоги та найчастіше — хірургічного втручання. Зволікання може призвести до серйозних ускладнень, зокрема перитоніту.
Перекрут яєчника
Велика або рухома кіста може стати причиною перекруту яєчника навколо власної осі. У результаті порушується кровопостачання органа, що супроводжується:
- різким однобічним болем;
- напругою передньої черевної стінки;
- нудотою, блюванням;
- ознаками інтоксикації та шоку.
Без своєчасного оперативного втручання існує ризик некрозу яєчника, що може призвести до його повного видалення. Перекрут найчастіше виникає раптово, тому важливо звертатися до лікаря при будь-яких нових або інтенсивних болях у животі.
Вплив на фертильність і загальний стан здоров’я
Хоча не всі кісти впливають на репродуктивну функцію, деякі з них — особливо ендометріоїдні або багатокамерні утворення — можуть ускладнювати зачаття. Це пов’язано з:
- порушенням овуляції;
- хронічним запаленням;
- зниженням резерву яєчників після хірургічного лікування.
Також великі або тривало існуючі кісти здатні здавлювати сусідні органи, викликати дискомфорт, біль, порушення сечовипускання чи дефекації.
Неліковані патологічні кісти в рідкісних випадках можуть мати ризик злоякісного переродження, особливо у жінок у період менопаузи. Саме тому своєчасна діагностика та лікування є запорукою збереження здоров’я.
Профілактика утворення кіст
Регулярні гінекологічні огляди
Найефективніший спосіб профілактики — це систематичне відвідування гінеколога. Рекомендована частота — раз на 6–12 місяців, навіть за відсутності скарг. Плановий огляд дає змогу:
- виявити утворення на ранніх стадіях;
- провести УЗД при підозрі на патологію;
- контролювати зміни в менструальному циклі;
- своєчасно призначити лікування або спостереження.
Раннє виявлення кіст дозволяє уникнути ускладнень і хірургічного втручання.
Контроль гормонального фону
Стабільний гормональний баланс — одна з ключових умов здоров’я яєчників. Для його підтримки важливо:
- стежити за регулярністю менструального циклу;
- уникати самовільного прийому гормональних препаратів;
- у разі порушень (затримки, надмірні кровотечі, аменорея) — звертатися до лікаря;
- при потребі — проводити гормональні аналізи та коригувати лікування під наглядом гінеколога-ендокринолога.
У разі схильності до функціональних кіст гінеколог може призначити комбіновані оральні контрацептиви як засіб профілактики.
Лікування хронічних запалень
Захворювання органів малого таза, особливо хронічні, створюють сприятливе середовище для формування патологічних кіст. Тому важливо:
- вчасно лікувати інфекції (у тому числі ІПСШ);
- уникати переохолоджень;
- дотримуватись інтимної гігієни;
- використовувати бар’єрні методи контрацепції для зниження ризику інфекцій.
У деяких випадках лікар може рекомендувати додаткові обстеження — наприклад, на хламідії або віруси герпесу, якщо є підозри на хронічний запальний процес.
Профілактичний підхід — це не лише спосіб уникнути кіст, а й інвестиція у довгострокове репродуктивне здоров’я. Вчасна діагностика, дбайливе ставлення до себе та регулярний контакт з лікарем — головні елементи профілактики.
.png)
.png)

.webp)
.svg)

.png)






