Лікування трофобластичних пухлин у Львові
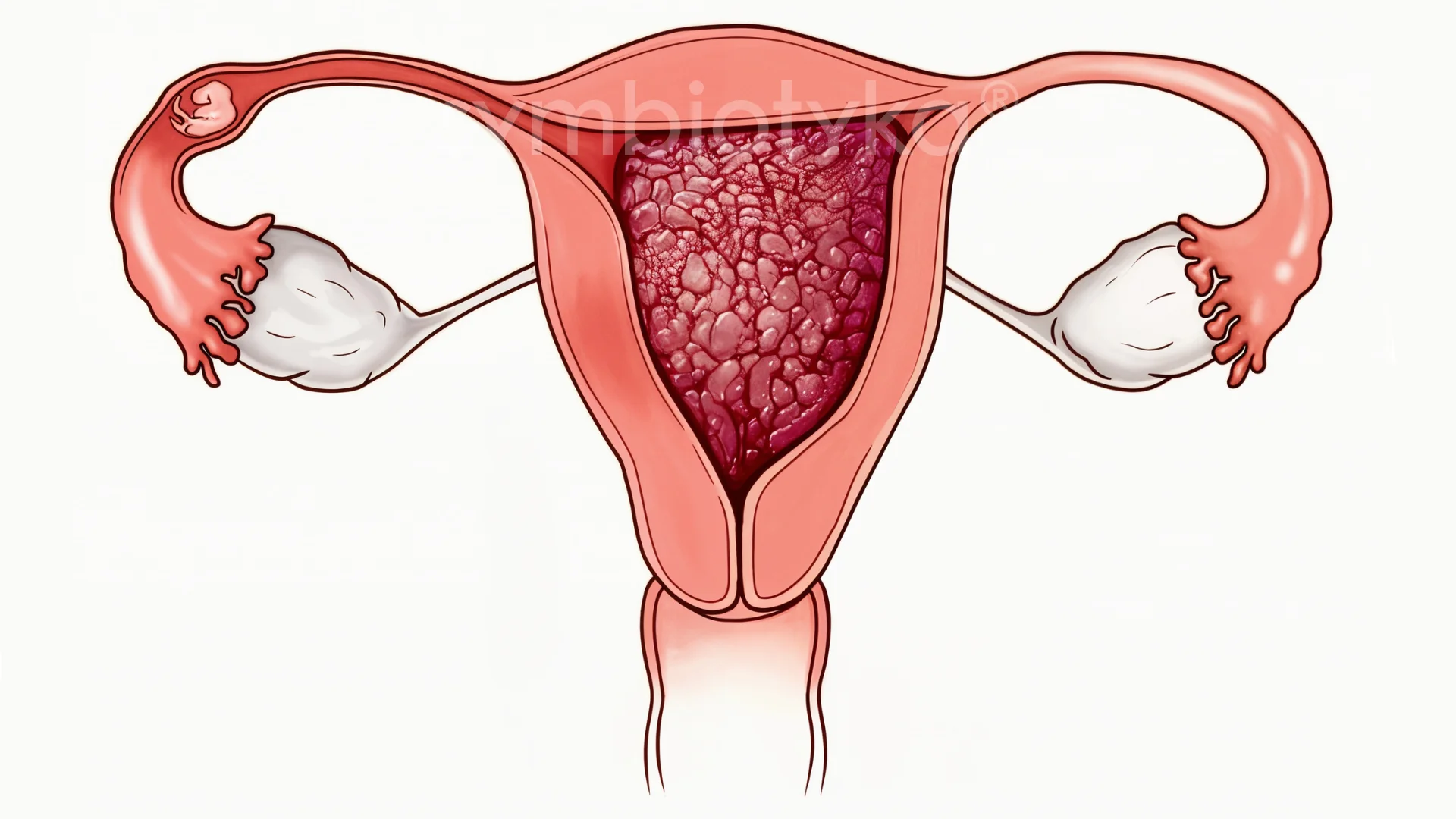
Що таке трофобластичні пухлини?
Трофобластичні пухлини — це рідкісна група новоутворень, які виникають із клітин трофобласта, що зазвичай формують плаценту під час вагітності. Такі пухлини можуть бути доброякісними або злоякісними й частіше за все з’являються після викидня, пологів, аборту або завмерлої вагітності.
Основні типи трофобластичних пухлин:
- Гідатидний міхур (повна або часткова молярна вагітність)
- Інвазивна молярна вагітність
- Хоріонепітеліома (хоріокарцинома)
- Плацентарна сайтова трофобластична пухлина (PSTT)
- Епітелоїдна трофобластична пухлина (ETT)
Ці варіанти мають свої клінічні особливості, тому точне встановлення діагнозу є вирішальним етапом для ефективного лікування.
Важливо вчасно діагностувати хоріонепітеліому, оскільки без лікування вона прогресує стрімко, але за правильної терапії прогноз переважно сприятливий.
Причини виникнення та фактори ризику
Гормональні та генетичні чинники
Точні причини розвитку трофобластичних пухлин досі вивчаються, однак науковці виділяють низку гормональних і генетичних факторів, що можуть сприяти їх виникненню.
Можливі причини:
- Порушення нормального запліднення яйцеклітини (наприклад, відсутність материнського ДНК при повній молярній вагітності)
- Аномалії хромосомного набору плоду
- Надмірна продукція хоріонічного гонадотропіну (ХГЛ), що може стимулювати ріст трофобластичних клітин
- Порушення імунного контролю в організмі жінки
Генетична схильність також відіграє роль: жінки, у родині яких вже були випадки трофобластичної хвороби, мають підвищений ризик повторення ситуації.
Ускладнення під час вагітності
Деякі форми трофобластичних пухлин виникають після патологічної вагітності. Серед основних обставин, які підвищують ризик:
- Повна або часткова молярна вагітність у минулому
- Завмерла вагітність або викидень
- Позаматкова вагітність
- Пологи з аномальним перебігом
Порушення процесу імплантації, дефекти у формуванні плаценти, а також травми під час вагітності можуть створити умови для атипового росту трофобластичних клітин.
Ризик повторного розвитку
Після перенесеної трофобластичної пухлини ризик повторного виникнення залишається, особливо у випадках повної молярної вагітності. Цей ризик підвищується:
- Якщо пацієнтка вже мала хоріонепітеліому або інші злоякісні форми
- У жінок старше 40 років
- Якщо після першого епізоду не було повного лікування або регулярного моніторингу рівня ХГЛ
У зв’язку з цим рекомендовано:
- Планувати наступну вагітність не раніше ніж через 6–12 місяців після завершення лікування
- Регулярно проходити контроль рівня ХГЛ у крові
- Знаходитись під наглядом гінеколога-онколога
Розуміння причин і чинників ризику допомагає своєчасно виявити патологію, знизити ймовірність ускладнень і обрати правильну тактику лікування.
Основні симптоми та клінічні прояви
Ранні ознаки захворювання
На початкових етапах трофобластичні пухлини можуть проявлятися симптомами, схожими на звичайну або ускладнену вагітність. Це ускладнює своєчасну діагностику, особливо якщо жінка перебуває в ранньому гестаційному періоді або щойно пережила пологи чи викидень.
До ранніх симптомів відносяться:
- Аномальні кров’янисті виділення з піхви (особливо після завершення вагітності)
- Нудота та блювання, які перевищують типові межі токсикозу
- Збільшення розмірів матки швидше, ніж це відповідає строку вагітності
- Відсутність серцебиття плоду при УЗД
- Дуже високий рівень ХГЛ у крові
У разі гідатидного міхура також може спостерігатися вихід пухирців із піхви — одна з характерних, хоч і рідкісних ознак.
Симптоми прогресування пухлини
У міру прогресування захворювання клінічна картина стає більш вираженою і тривожною. Особливо це стосується злоякісних форм, таких як хоріонепітеліома, які можуть швидко метастазувати в різні органи.
Ознаки розповсюдження:
- Постійна або інтенсивна маткова кровотеча
- Біль у малому тазу або в нижній частині живота
- Задишка, кашель з кров’ю (при метастазах у легені)
- Головний біль, неврологічні симптоми (при ураженні мозку)
- Втрата апетиту, загальна слабкість, зниження ваги
Якщо трофобластична пухлина не виявлена вчасно, вона може призвести до серйозних ускладнень, зокрема порушення функцій уражених органів або навіть крововиливів.
Коли симптоми можуть бути прихованими
У деяких випадках трофобластичні пухлини розвиваються без яскравих клінічних проявів. Особливо це стосується:
- Інвазивного міхурцевого заносу
- Плацентарної сайтової або епітелоїдної пухлини
- Ситуацій після медичного аборту або мимовільного викидня
Можливі причини прихованого перебігу:
- Повільний ріст пухлини
- Відсутність метастазів на ранній стадії
- Помірне або нестійке підвищення рівня ХГЛ
У таких випадках захворювання може бути виявлене випадково — під час планового обстеження або контролю рівня ХГЛ після вагітності. Саме тому жінкам після викидня, пологів або аборту рекомендовано спостереження та регулярне лабораторне обстеження, навіть за відсутності скарг.
Консультація гінеколога у Львові
Лікарі гінекологи проводять комплексний огляд, що включає детальне опитування, дбайливе фізикальне обстеження та, за потреби, відеокольпоскопію чи УЗД під час візиту.
Ми використовуємо одноразові стерильні набори преміум-якості, гарантуючи вашу безпеку та комфорт під час візиту.
.webp)
Лікарі гінекологи проводять комплексний огляд, що включає детальне опитування, дбайливе фізикальне обстеження та, за потреби, відеокольпоскопію чи УЗД під час візиту.
Ми використовуємо одноразові стерильні набори преміум-якості, гарантуючи вашу безпеку та комфорт під час візиту.
Методи діагностики трофобластичних пухлин
Своєчасна та точна діагностика є ключем до ефективного лікування трофобластичних пухлин. Через різноманітність форм і клінічних проявів, обстеження має бути комплексним, з поєднанням лабораторних і візуалізаційних методів.
Аналізи крові (β-ХГЛ)
Визначення рівня хоріонічного гонадотропіну людини (β-ХГЛ) — базовий крок у діагностиці.
Особливості:
- Підвищений або нестабільно високий рівень β-ХГЛ після завершення вагітності є насторожливим сигналом.
- При злоякісних формах рівень ХГЛ може бути в десятки й сотні разів вищим за норму.
- Динамічне спостереження за рівнем β-ХГЛ дозволяє оцінити ефективність лікування та своєчасно виявити рецидив.
Цей аналіз є найбільш чутливим методом для виявлення трофобластичних пухлин навіть у безсимптомному періоді.
УЗД органів малого таза
Ультразвукове дослідження — перший інструмент візуальної оцінки внутрішніх органів, особливо в контексті акушерсько-гінекологічних змін.
Під час УЗД лікар може побачити:
- Збільшену або деформовану порожнину матки
- Атипову структуру ендометрію
- Гіперехогенні вогнища або міхурцеві включення
- Ознаки інвазії пухлини в міометрій
Метод дозволяє виявити підозру на пухлину та визначити потребу в подальших дослідженнях.
КТ, МРТ та інші методи візуалізації
Комп’ютерна томографія (КТ) та магнітно-резонансна томографія (МРТ) використовуються для:
- Виявлення метастазів у легенях, печінці, мозку та інших органах
- Точного визначення розміру та розповсюдження пухлини
- Планування обсягу хірургічного втручання чи променевої терапії
Додатково можуть призначатися рентгенографія грудної клітки, ПЕТ-КТ або ангіографія — залежно від клінічної ситуації.
Біопсія та гістологічне підтвердження
У більшості випадків остаточний діагноз встановлюється на підставі гістологічного аналізу тканинного матеріалу, отриманого під час біопсії або хірургічного втручання.
Гістологічне дослідження дозволяє:
- Підтвердити наявність трофобластичних клітин
- Визначити тип пухлини (наприклад, хоріонепітеліома чи PSTT)
- Встановити ступінь злоякісності
У деяких ситуаціях біопсія не рекомендована через ризик кровотечі — тоді рішення про лікування приймається на основі клінічних і лабораторних даних.
Сучасні методи лікування трофобластичних пухлин
Ефективність лікування трофобластичних пухлин значною мірою залежить від своєчасної діагностики та правильно підібраної терапії. Сьогодні в медичній практиці застосовують комплексний підхід із використанням хіміотерапії, хірургії та променевої терапії, що активно розвивається у сфері гінекології у Львові.
Хіміотерапія як основний метод
Хіміотерапія є базовим і найбільш ефективним методом лікування більшості трофобластичних пухлин, особливо хоріонепітеліоми. Вона дозволяє знищити як первинну пухлину, так і метастази.
Особливості хіміотерапії:
- Використовують схеми з комбінованими цитотоксичними препаратами (наприклад, EMA-CO).
- Висока чутливість пухлини до препаратів забезпечує повне вилікування у більшості випадків.
- Курси хіміотерапії призначаються залежно від стадії, типу пухлини та рівня β-ХГЛ.
- Можливі побічні ефекти контролюються сучасними протоколами підтримуючої терапії.
Хірургічне втручання: показання та обсяг
Хірургія застосовується в певних клінічних ситуаціях:
- При локалізованих пухлинах, що не відповідають на хіміотерапію.
- Для видалення залишкових або резистентних вогнищ.
- При плацентарній сайтовій трофобластичній пухлині (PSTT) та епітелоїдній трофобластичній пухлині (ETT), які менш чутливі до хіміотерапії.
Обсяг операції визначається індивідуально — від резекції ураженої ділянки матки до гістеректомії (видалення матки) з додатковою санацією прилеглих тканин.
Променева терапія у складних випадках
Променева терапія застосовується рідко, переважно при:
- Метастазах у кістки або мозок.
- Резистентних до хіміотерапії пухлинах.
- Контролі локального рецидиву, коли інші методи неефективні.
Її застосування вимагає ретельного планування з урахуванням загального стану пацієнтки і можливих ускладнень.
Моніторинг рівня ХГЛ після лікування
Після завершення лікування життєво важливо регулярно контролювати рівень β-ХГЛ у крові, щоб:
- Виявити можливий рецидив на ранній стадії.
- Оцінити ефективність проведеної терапії.
- Запобігти ускладненням і швидко коригувати лікування.
Моніторинг проводиться за встановленими протоколами: спочатку часто (щотижня чи щомісяця), а потім — поступово рідше, але не менше ніж протягом року після лікування.
Прийом гінеколога в Симбіотиці
методи
підхід
.svg)
Відновлення після лікування та спостереження
Після завершення основного лікування трофобластичних пухлин важливо забезпечити якісну реабілітацію та системний контроль, щоб мінімізувати ризик рецидиву і підтримати загальний стан пацієнтки.
Що очікувати в періоді реабілітації
Реабілітаційний період може тривати кілька місяців і супроводжується поступовим відновленням фізичних та емоційних сил. Можливі прояви в цей період:
- Втома, зниження працездатності через перенесене лікування
- Коливання гормонального фону, особливо при хірургічному видаленні репродуктивних органів
- Психоемоційний стрес, потреба у психологічній підтримці
- Тимчасові порушення менструального циклу або його відсутність
Правильне харчування, помірна фізична активність і дотримання рекомендацій лікаря допомагають прискорити відновлення.
Планові огляди та динамічне спостереження
Регулярне медичне спостереження є ключовим для виявлення можливих ускладнень або рецидивів. Протокол контролю зазвичай включає:
- Періодичний аналіз рівня β-ХГЛ (спочатку щотижня або щомісяця, далі — згідно з рекомендаціями)
- Ультразвукові дослідження органів малого таза
- Обстеження за допомогою КТ або МРТ при підозрі на рецидив
- Консультації гінеколога-онколога і, за потреби, суміжних спеціалістів
Дотримання графіка оглядів значно підвищує шанси на раннє виявлення та своєчасне лікування.
Питання фертильності після лікування
Одним із важливих аспектів для багатьох жінок є збереження репродуктивної функції після терапії трофобластичних пухлин. Залежно від типу пухлини, методу та обсягу лікування можливі різні наслідки:
- При адекватному лікуванні та відсутності гінекологічних ускладнень багато пацієнток зберігають здатність до вагітності.
- Хірургічне видалення матки або обох яєчників призводить до втрати фертильності.
- Хіміотерапія може тимчасово або постійно порушити менструальний цикл і функцію яєчників, проте часто спостерігається відновлення репродуктивної функції.
- Планування вагітності рекомендується не раніше ніж через 6–12 місяців після завершення лікування і після стабілізації рівня ХГЛ.
Пацієнткам важливо обговорювати питання репродуктивного здоров’я з лікарем і, за необхідності, звертатися до спеціалістів із репродуктивної медицини.
Ускладнення при відсутності або відтермінованому лікуванні
Вчасне лікування трофобластичних пухлин критично важливе для запобігання серйозним ускладненням. Ігнорування або відтермінування терапії може призвести до прогресування хвороби з тяжкими наслідками.
Поширення пухлини на інші органи
Без лікування пухлинні клітини можуть швидко поширюватися (метастазувати) в різні системи організму. Найчастіше уражаються:
- Легені — найпоширеніше місце метастазування, що може викликати кашель, задишку, кровохаркання.
- Печінка — призводить до порушення її функції та больового синдрому.
- Мозок — викликає неврологічні симптоми, такі як головний біль, порушення координації, судоми.
- Кістки — біль у скелеті та підвищений ризик переломів.
Метастатичний процес значно ускладнює лікування і погіршує прогноз.
Вплив на репродуктивну систему
Трофобластичні пухлини та їх ускладнення можуть суттєво впливати на функцію репродуктивних органів:
- Пошкодження або інвазія міометрія й ендометрія порушує нормальний цикл.
- Запальні процеси можуть призводити до спайок і безпліддя.
- Хірургічне лікування у важких випадках призводить до втрати матки або яєчників.
- Хіміотерапія може викликати тимчасове чи постійне пригнічення функції яєчників.
Ці фактори важливо враховувати при плануванні лікування, особливо для жінок, які бажають зберегти фертильність.
Ризик рецидиву та метастазів
Відсутність адекватної терапії підвищує ймовірність повторного розвитку пухлини (рецидиву), що супроводжується поширенням метастазів. Рецидив часто має більш агресивний перебіг і гірше піддається лікуванню.
Основні причини рецидиву:
- Неповне видалення пухлинних клітин під час первинної терапії.
- Відсутність або недостатній контроль рівня β-ХГЛ після лікування.
- Імунні порушення організму, що не дозволяють ефективно боротися з атиповими клітинами.
Регулярне спостереження і дотримання рекомендацій лікаря допомагають знизити ризики ускладнень і покращити прогноз.
Профілактика та зниження ризику трофобластичних пухлин
Профілактика трофобластичних пухлин базується на своєчасній діагностиці, правильному лікуванні та відповідальному медичному спостереженні. Це дозволяє знизити ризик розвитку ускладнень і повторних випадків захворювання.
Своєчасне лікування міхурового заносу
Міхуровий занос — одна з форм трофобластичної хвороби, що вимагає негайного лікування.
Правильний і своєчасний медичний контроль після діагностики молярної вагітності допомагає:
- Попередити трансформацію у злоякісну пухлину
- Знизити ризик інвазивного росту
- Виявити залишкові пухлинні клітини на ранніх стадіях
Регулярний моніторинг рівня β-ХГЛ після лікування міхурового заносу є невід’ємною частиною профілактики.
Планування вагітності після лікування
Важливо дотримуватися рекомендацій лікаря щодо термінів планування нової вагітності. Загальні поради:
- Відкласти вагітність мінімум на 6–12 місяців після повного одужання і стабілізації рівня β-ХГЛ
- Пройти повне обстеження перед зачаттям
- Вести здоровий спосіб життя, уникати стресів та шкідливих звичок
Такі заходи допомагають знизити ризик рецидиву та забезпечити безпечне вагітність і пологи.
Контроль рівня β-ХГЛ після пологів або викиднів
Після будь-якої вагітності, особливо ускладненої викиднем або міхуровим заносом, необхідно регулярно контролювати рівень β-ХГЛ. Це дозволяє:
- Вчасно виявити залишкові або нові трофобластичні клітини
- Оцінити ризик розвитку пухлини
- Своєчасно розпочати лікування у разі потреби
Підтримка медичного контролю та виконання всіх призначень лікаря — основа успішної профілактики.
.png)
.png)

.webp)
.svg)

.png)






