Гіпосекреція мелатоніну
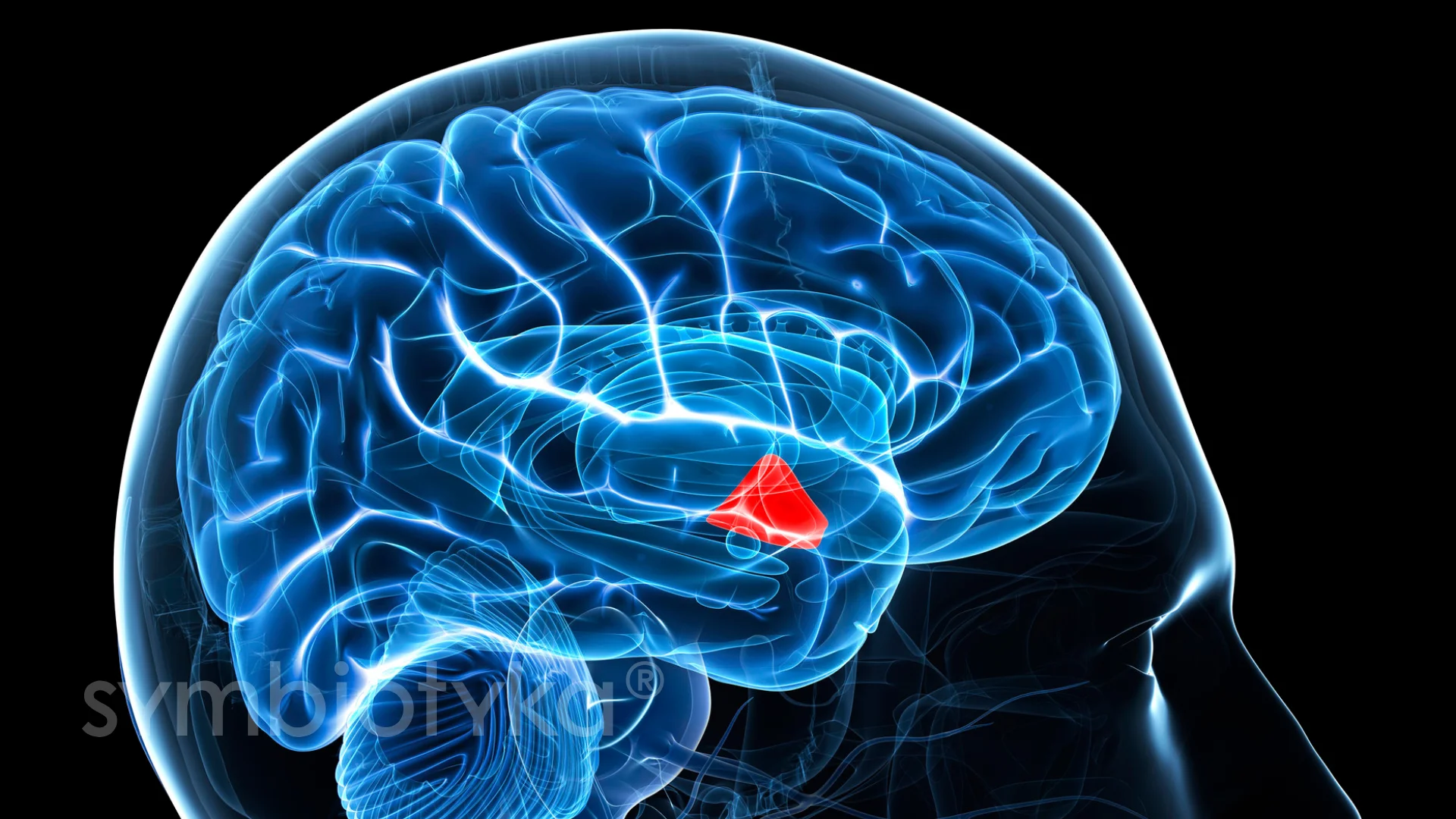
Що таке гіпосекреція мелатоніну
Гіпосекреція мелатоніну — це стан, за якого епіфіз (шишкоподібна залоза) виробляє недостатню кількість гормону мелатоніну. Мелатонін відповідає за регуляцію циркадних ритмів — нашого внутрішнього «біологічного годинника», який визначає цикли сон–неспання, рівень енергії, адаптацію до світла й темряви. Коли його вироблення знижується, організм втрачає чіткий ритм, що може позначатися на якості сну, когнітивній функції, імунітеті та роботі ендокринної системи.
Основні причини зниженого вироблення мелатоніну
Гіпосекреція мелатоніну може бути наслідком як порушень роботи епіфіза, так і зовнішніх факторів, що впливають на регуляцію циркадних ритмів. На секрецію гормону діє освітлення, стан нервової та ендокринної системи, медикаменти, спосіб життя та загальне здоров’я організму.
Порушення роботи ендокринної та нервової системи
Одними з найчастіших причин зниження секреції мелатоніну є дисфункції структур, що регулюють добові ритми:
- гіпофункція епіфіза (включно з кальцифікацією чи кістами);
- порушення роботи гіпоталамуса, який керує циклом «сон–неспання»;
- патології гіпофіза, що впливають на гормональний баланс;
- тиреоїдні дисфункції (гіпотиреоз, гіпертиреоз);
- зниження чутливості рецепторів до мелатоніну.
Ці зміни порушують стабільність добових ритмів, тому нічні піки мелатоніну стають слабшими або не відбуваються вчасно.
Зовнішні світлові фактори та порушення режиму
Світло — основний регулятор синтезу мелатоніну, тому будь-яке зміщення природних умов освітлення впливає на вироблення гормону:
- тривале використання гаджетів ввечері (сильний синій спектр блокує секрецію);
- яскраве штучне освітлення в нічний час;
- нерегулярний графік сну та часті зміни режиму;
- нічні зміни, робота за циклом «пізно лягаю — пізно прокидаюся»;
- відсутність достатнього сонячного світла вдень (мало прогулянок, робота в закритих приміщеннях).
За таких умов добовий цикл «світло–темрява» порушується, а епіфіз не отримує сигналу для активного нічного синтезу гормону.
Вікові зміни та генетичні чинники
Деякі причини мають природний або спадковий характер:
- вікове зниження активності епіфіза після 40–45 років;
- генетичні варіації, що впливають на чутливість рецепторів до мелатоніну;
- спадкові порушення циркадних ритмів (наприклад, сімейний синдром затримки фази сну).
З віком структура та функція епіфіза змінюється, тому кількість гормону природно зменшується.
Хронічні захворювання, стрес та спосіб життя
Загальний стан нервової та метаболічної регуляції безпосередньо відбивається на секреції мелатоніну. Зниження вироблення можуть спричиняти:
- хронічний стрес і високий рівень кортизолу;
- депресивні та тривожні стани;
- метаболічні порушення (інсулінорезистентність, ожиріння);
- дефіцит магнію або вітаміну D;
- хронічні інфекційні та запальні процеси;
- порушення роботи шлунково-кишкового тракту, що впливають на синтез серотоніну — попередника мелатоніну.
У таких випадках організм спрямовує ресурси на інші фізіологічні потреби, тоді як вироблення мелатоніну знижується.
Медикаменти та речовини, що пригнічують синтез мелатоніну
Деякі препарати та стимулятори можуть впливати на нейрогормональну регуляцію:
- антидепресанти окремих груп;
- кортикостероїди;
- бета-блокатори;
- алкоголь;
- нікотин;
- великі дози кофеїну;
- препарати, що впливають на нейромедіаторний обмін.
Вони можуть змінювати чутливість рецепторів, пригнічувати синтез або порушувати пікове нічне виділення мелатоніну.
Симптоми та прояви гіпосекреції мелатоніну
Недостатнє вироблення мелатоніну впливає на кілька систем організму — нервову, ендокринну, імунну та метаболічну. Ознаки можуть проявлятися поступово або досить виражено, залежно від рівня дефіциту та тривалості порушення циркадних ритмів.
Порушення сну
Зміна добового циклу — найхарактерніший симптом гіпосекреції мелатоніну. Людина може відчувати:
- труднощі із засинанням навіть за умов темряви та спокою;
- часті нічні пробудження без видимих причин;
- поверхневий, нестабільний, неякісний сон;
- ранні пробудження та неможливість заснути повторно;
- відсутність відчуття відновлення вранці, навіть після достатньої тривалості сну;
- денну сонливість, напади втоми та зниження продуктивності.
Недостатній сон формує замкнене коло: чим менше нічного відновлення, тим вищий рівень стресових гормонів і тим слабше вироблення мелатоніну наступної ночі.
Емоційні та когнітивні зміни
Мелатонін бере участь у регуляції нейромедіаторного балансу, тому його дефіцит може проявлятися:
- зниженням концентрації, труднощами з запам’ятовуванням інформації;
- зниженням працездатності, швидкої втомлюваністю під час розумової діяльності;
- дратівливістю, емоційною нестабільністю;
- підвищеною чутливістю до стресів;
- зниженням мотивації та занепадом сил;
- можливими проявами тривожності або емоційного виснаження.
За тривалого дефіциту мелатоніну можуть з’являтися більш виражені когнітивні порушення, особливо в людей старшого віку.
Фізіологічні наслідки для організму
Недостатня секреція мелатоніну впливає не лише на сон, а й на системні процеси організму. Серед найбільш типових наслідків:
- зниження імунітету — часті вірусні інфекції, довше відновлення після хвороб;
- гормональний дисбаланс — порушення роботи щитоподібної залози, зміни апетиту та маси тіла;
- метаболічні зсуви — ризик інсулінорезистентності, нестабільний рівень глюкози;
- порушення регуляції артеріального тиску та серцевого ритму;
- підвищена чутливість до болю та зниження больового порогу;
- погіршення стану шкіри, пов’язане з оксидативним стресом і зниженням відновних процесів уночі.
Фізіологічні зміни часто накопичуються поступово, тому людина може не пов’язувати їх із порушенням вироблення мелатоніну, поки симптоми не стають системними.
Консультація ендокринолога у Львові
Отримайте медичну допомогу найвищого рівня від провідних фахівців галузі. Консультації ендокринологів у «Симбіотиці» = доступ до глибокої наукової експертизи та багаторічного клінічного досвіду.
Це ідеальне рішення для встановлення діагнозу у складних випадках, підтвердження необхідності оперативного втручання або розробки індивідуальної стратегії лікування.
Ми гарантуємо академічну точність!

Отримайте медичну допомогу найвищого рівня від провідних фахівців галузі. Консультації ендокринологів у «Симбіотиці» = доступ до глибокої наукової експертизи та багаторічного клінічного досвіду.
Це ідеальне рішення для встановлення діагнозу у складних випадках, підтвердження необхідності оперативного втручання або розробки індивідуальної стратегії лікування.
Ми гарантуємо академічну точність!
Діагностика гіпосекреції мелатоніну
Виявлення зниженого вироблення мелатоніну потребує комплексного підходу, оскільки симптоми можуть бути неспецифічними та перетинатися з іншими ендокринними, неврологічними й метаболічними станами. Диференціальна діагностика включає оцінку способу життя, аналіз циркадних порушень, лабораторні тести та інструментальні методи, які дозволяють виключити супутні патології, що впливають на секрецію гормону.
Опитування та оцінка симптомів
Первинний етап діагностики полягає у детальному вивченні поведінкових, емоційних та фізіологічних проявів, які можуть свідчити про гіпосекрецію мелатоніну. Під час консультації спеціаліст звертає увагу на:
- характер та тривалість порушень сну;
- наявність нічних пробуджень, раннього пробудження чи труднощів із засинанням;
- умови засинання (освітлення, використання гаджетів, режим дня);
- рівень денного стресу та можливі тригери емоційного виснаження;
- зміну когнітивних функцій — концентрації, пам’яті, здатності до продуктивної роботи;
- денну сонливість, потребу в регулярному відпочинку чи дрімоті;
- наявність хронічних захворювань, медикаментів, що можуть пригнічувати синтез мелатоніну.
Такий збір анамнезу допомагає визначити, чи є симптоми наслідком поведінкових факторів, гормональних змін або супутніх захворювань.
Лабораторні методи визначення рівня мелатоніну
Для підтвердження дефіциту мелатоніну застосовуються спеціалізовані методи визначення його концентрації в динаміці. Найчастіше використовуються:
- аналіз крові на мелатонін — проводиться у визначені години доби (як правило, пізно ввечері або вночі), оскільки гормон має чіткий добовий пік;
- добовий профіль мелатоніну — серія вимірювань, що дозволяє оцінити точний ритм виділення гормону;
- аналіз слини — менш інвазивний метод, який часто застосовується для моніторингу нічної секреції;
- дослідження метаболітів мелатоніну в сечі (6-сульфатоксимелатонін) — показує сумарне вироблення гормону протягом доби.
Ці аналізи дозволяють побачити реальну картину добового циклу та встановити, чи є зниження секреції стабільним, епізодичним або пов’язаним із зовнішніми чинниками.
Додаткові обстеження для виключення супутніх патологій
Оскільки гіпосекреція мелатоніну часто є вторинною, можуть призначатися додаткові інструментальні та лабораторні методи для виявлення причин:
- УЗД або МРТ головного мозку, якщо є підозра на патологію епіфіза, гіпофіза чи гіпоталамуса;
- аналізи на гормони щитоподібної залози, оскільки тиреоїдні порушення впливають на циркадні ритми;
- оцінка рівня кортизолу для виявлення хронічного стресу чи порушень роботи надниркових залоз;
- глюкозо-інсуліновий профіль для оцінки метаболічних змін, які можуть впливати на нічне відновлення;
- поліграфія або полісомнографія — при підозрі на апное сну чи інші порушення дихання під час сну;
- оцінка дефіциту вітаміну D та магнію, які беруть участь у регуляції синтезу мелатоніну та нейромедіаторів.
Такий комплекс дозволяє точно визначити першопричину змін, що лежать в основі гіпосекреції, та підібрати індивідуальну стратегію лікування.
Лікування гіпосекреції мелатоніну
Корекція зниженого вироблення мелатоніну передбачає комплексний підхід, який поєднує відновлення циркадних ритмів, зміну поведінкових звичок, оптимізацію умов для сну, а за потреби — медикаментозну підтримку. Основна мета — не лише підвищити рівень самого мелатоніну, а й стабілізувати природний біологічний цикл «сон–неспання», що забезпечує відновлення нервової, гормональної та імунної систем організму.
Немедикаментозні методи корекції сну
Цей напрям є базовим у лікуванні гіпосекреції мелатоніну й часто дозволяє досягти суттєвого покращення навіть без медикаментів. Основні рекомендації включають:
Оптимізація режиму сну:
- стабільний час засинання та пробудження, навіть у вихідні;
- уникання денного сну або його обмеження до 20–30 хвилин;
- формування вечірнього ритуалу для зниження напруги (читання, теплий душ, дихальні техніки).
Гігієна освітлення:
- мінімізація впливу синього світла за 2–3 години до сну;
- використання теплих ламп або приглушеного освітлення ввечері;
- повна темрява під час сну (щільні штори, маска для сну).
Вплив природного світла протягом дня:
- 20–40 хвилин перебування на денному сонці для нормалізації добового циклу;
- ранкові прогулянки для формування правильного піка кортизолу.
Формування комфортного середовища для сну:
- температура 18–20 °C;
- тиша та відсутність різких звуків;
- зручний матрац та подушка;
- відмова від гаджетів у ліжку.
Ці кроки створюють умови для природного відновлення секреції мелатоніну.
Медикаментозне лікування та гормональна підтримка
Фармакологічна корекція застосовується у випадках, коли поведінкові методи не дають достатнього ефекту або існує доведений лабораторно дефіцит мелатоніну. Лікування підбирається індивідуально лікарем з урахуванням віку, супутніх захворювань та типу циркадних порушень.
Мелатонінсуплементація може включати:
- короткотривале застосування мелатоніну перед сном;
- використання пролонгованих форм для стабілізації нічної секреції;
- комбіновані схеми при зміненому графіку (нічні зміни, перельоти).
Додаткові фармакологічні втручання:
- корекція рівня магнію та вітаміну D;
- препарати для нормалізації роботи щитоподібної залози, якщо виявлено її дисфункцію;
- лікування супутніх депресивних або тривожних розладів (лише за призначенням лікаря);
- відмова або заміна препаратів, що пригнічують вироблення мелатоніну, якщо це можливо.
Медикаментозна терапія завжди повинна бути контрольованою, оскільки безконтрольний прийом мелатоніну може зрушувати добові ритми або втручатися в ендокринну регуляцію.
Комплексний підхід із корекцією способу життя
Для стабільного та тривалого ефекту важливо впливати не лише на сон, а й на фактори, що формують гормональний фон та нейромедіаторний баланс.
Регуляція стресового навантаження:
- техніки релаксації, медитація, дихальні практики;
- зниження інтенсивності емоційних навантажень увечері;
- контрольовувана фізична активність у першій половині дня.
Оптимізація харчування:
- достатня кількість триптофану (яєчні білки, індичка, бобові, молочні продукти);
- вживання продуктів, що підтримують вироблення серотоніну;
- уникання кофеїну після обіду та алкоголю ввечері;
- збалансований режим харчування з дотриманням інтервалів.
Фізична активність:
- регулярні тренування 3–5 разів на тиждень;
- ранкові або денні навантаження кращі, ніж вечірні;
- йога або розтяжка для зниження рівня стресових гормонів.
Корекція шкідливих звичок:
- відмова від нікотину та зменшення стимуляторів, які пригнічують секрецію мелатоніну;
- зменшення залежності від гаджетів, особливо у вечірній час.
Такий комплексний підхід допомагає не лише відновити нічну секрецію мелатоніну, а й стабілізувати загальний гормональний фон, покращити настрій, енергію та якість життя.
Переваги ендокринології Symbiotyka
методи
підхід
.svg)
Реабілітація та відновлення нормального добового ритму
Відновлення циркадних ритмів — ключовий етап у подоланні гіпосекреції мелатоніну. Реабілітаційний процес спрямований на стабілізацію циклу «сон–неспання», формування правильного гормонального балансу та адаптацію організму до природного світлового режиму. Це поступовий, але надзвичайно ефективний шлях, що дозволяє досягти тривалого покращення без надмірної фармакологічної підтримки.
Поступове формування здорових звичок сну
Реабілітація починається з відновлення базових механізмів регуляції сну — стабільних звичок, які повертають організму природний ритм.
Стабілізація графіка:
- фіксований час засинання та пробудження без різких змін між буднями та вихідними;
- поступовий перехід до оптимального графіка зі зсувом не більше 15–30 хвилин на добу, якщо режим був сильно збитим;
- уникання різких нічних змін або пізніх засинань.
Вечірня рутина:
- розслаблювальні дії за 1–2 години до сну: читання, теплий душ, легка медитація;
- повна відмова від гаджетів, робочих листувань чи активних розумових навантажень;
- уникання важкої їжі та стимуляторів після 18:00.
Оптимізація умов сну:
- прохолодна температура у спальні та свіже повітря;
- повна темрява або використання маски для сну;
- відсутність шумів та будь-яких джерел світла.
Контроль денного відпочинку:
- відмова від тривалого денного сну, який «з’їдає» потребу в нічному;
- якщо виникає гостра втома — короткий відпочинок 10–20 хвилин у першій половині дня.
Таке поступове формування звичок повертає організму здатність виробляти мелатонін у природний для нього час.
Рекомендації щодо режиму дня та світлового навантаження
Оскільки мелатонін повністю залежить від світлового сигналу, реабілітація включає корекцію денного та вечірнього освітлення, а також нормалізацію активності протягом доби.
Ранкове світло як ключовий стимул:
- вихід на природне світло в перші 30–60 хвилин після пробудження;
- 20–30 хвилин ранкової прогулянки допомагають сформувати правильний пік кортизолу, що впливає на вироблення мелатоніну ввечері.
Адекватне денне освітлення:
- перебування біля вікна або в добре освітленому приміщенні;
- регулярні короткі перерви на свіже повітря, особливо в людей із сидячим режимом роботи.
Контроль штучного світла ввечері:
- заміна яскравих ламп на теплий спектр;
- зменшення інтенсивності освітлення у другій половині вечора;
- повна відмова від синього світла: смартфонів, планшетів, комп’ютерів.
Регуляція активності протягом дня:
- фізичні навантаження бажано планувати на першу половину або середину дня;
- уникання інтенсивних тренувань пізно ввечері, оскільки вони підвищують рівень кортизолу;
- збалансована структура дня: робота — короткі активні перерви — відпочинок.
Підтримка психоемоційного стану:
- уникання стресу в другій половині дня;
- техніки релаксації перед сном;
- зниження надмірної стимуляції нервової системи (соцмережі, інтенсивні розмови, новини).
Комплекс цих заходів дозволяє відновити природний добовий ритм, зменшити денну сонливість, нормалізувати якість нічного відпочинку та стабілізувати секрецію мелатоніну.
Можливі ускладнення при відсутності лікування
Тривала гіпосекреція мелатоніну не обмежується лише проблемами зі сном. Оскільки мелатонін впливає на роботу нервової, ендокринної, імунної та серцево-судинної систем, його дефіцит може спричиняти поступові, але значні зміни в організмі. Без лікування ризики накопичуються й можуть призводити до системних порушень, які погіршують якість життя, продуктивність та загальний стан здоров’я.
Хронічні порушення сну
Недостатнє вироблення мелатоніну прямо впливає на здатність мозку переключатися в нічний режим відновлення. Якщо стан не лікувати, порушення сну стають стійкими й переходять у хронічні форми:
- хронічна безсоння з регулярними проблемами при засинанні та неповноцінним сном;
- фрагментація нічного сну, коли людина багато разів пробуджується й не відпочиває;
- відсутність відчуття відновлення вранці, навіть після тривалого сну;
- денна сонливість, що знижує працездатність і збільшує ризик помилок та травм;
- порушення циркадного ритму, коли організм “зміщує” сон на більш пізні години;
- ефект накопиченої втоми, який поглиблює нервове виснаження.
У тяжких випадках формується стійкий розлад сну, який потребує тривалої комплексної терапії.
Ризики для психічного та фізичного здоров’я
Хронічний дефіцит мелатоніну впливає на широкий спектр фізіологічних та психологічних процесів. При відсутності лікування можливі такі наслідки:
Психічні та когнітивні порушення:
- підвищена тривожність, дратівливість, емоційна нестабільність;
- схильність до депресивних станів;
- зниження концентрації, уваги та пам’яті;
- уповільнені реакції та зниження ефективності розумової діяльності;
- відчуття “розгубленості”, труднощі у плануванні та прийнятті рішень.
Ендокринні та метаболічні наслідки:
- зростання ризику інсулінорезистентності та коливань рівня глюкози;
- набір ваги, зміни апетиту та порушення метаболізму;
- гормональні стрибки, зокрема зміни роботи щитоподібної залози.
Імунологічні та онкологічні ризики:
- зниження імунної відповіді, часті інфекції, повільне відновлення після хвороб;
- погіршення антиоксидантного захисту, що збільшує оксидативний стрес;
- порушення нічних репаративних процесів, які відповідають за оновлення тканин.
Серцево-судинні наслідки:
- підвищена варіабельність артеріального тиску;
- ризики порушень серцевого ритму;
- погіршення адаптації до фізичних та емоційних навантажень.
Без лікування ці прояви можуть набувати хронічного характеру та значно знижувати якість життя.
Профілактика порушень секреції мелатоніну
Підтримання нормального рівня мелатоніну — це не тільки питання здорового сну, а й комплексна робота зі світловими, харчовими та поведінковими чинниками. Профілактика спрямована на створення умов, у яких організм може природно регулювати циркадні ритми, виробляти достатню кількість гормону та підтримувати стабільний баланс між денним і нічним режимами. Правильний спосіб життя здатен значно знизити ризик розвитку гіпосекреції та її ускладнень.
Гігієна сну
Гігієна сну — це сукупність правил, які допомагають організму переходити в стан відпочинку та стабілізувати секрецію мелатоніну.
Основні рекомендації:
- підтримка регулярного часу засинання та пробудження;
- поступове зниження активності у вечірні години;
- обмеження використання електронних пристроїв за 2–3 години до сну;
- уникання яскравого світла ввечері, особливо холодного спектра;
- провітрювання спальні та підтримання температури 18–20 °C;
- використання якісного матраца та подушки.
Створення сприятливих умов:
- абсолютна темрява або маска для сну;
- зниження сторонніх шумів;
- окремий простір для сну без робочих гаджетів чи телевізора.
Дотримання цих правил дозволяє стабілізувати вироблення мелатоніну й забезпечити повноцінне нічне відновлення.
Харчові та поведінкові поради
Раціон і щоденні звички також мають прямий вплив на рівень мелатоніну, оскільки гормон синтезується зі серотоніну, а той — з амінокислоти триптофану.
Харчові рекомендації:
- включення продуктів із триптофаном: індичка, яйця, бобові, риба, молочні продукти;
- додавання джерел магнію та вітаміну B6, які беруть участь у нейромедіаторному синтезі;
- уникання важких прийомів їжі ввечері;
- обмеження кофеїну після 14:00;
- мінімізація алкоголю та нікотину, які пригнічують нічний цикл гормону.
Поведінкові поради:
- регулярна фізична активність, бажано до 16–18 години;
- ранкові прогулянки, що активують правильний гормональний цикл;
- чергування роботи та коротких активних пауз;
- зменшення стресових факторів у другій половині дня.
Правильне харчування та поведінка протягом дня створюють фізіологічні умови для нормальної нічної секреції гормону.
.png)
.png)

.webp)
.svg)

.png)






.webp)